Un disco erniato, noto anche come prolasso del disco, è una condizione comune che può risultare dolorosa e debilitante. In alcuni casi, può provocare intorpidimento o debolezza in uno o più arti, ma alcune persone non avvertono dolore, specialmente se il disco non preme su alcun nervo. Normalmente, i sintomi tendono a ridursi o a risolversi dopo alcune settimane, ma la chirurgia può diventare necessaria se il dolore persiste o peggiora.
In questo articolo, esploreremo in dettaglio cosa comporta l’ernia del disco, i metodi di diagnosi, le opzioni di trattamento e le strategie di prevenzione.
Fatti veloci su dischi erniati
Ecco alcuni punti chiave relativi ai dischi erniati. Maggiori dettagli sono forniti nell’articolo principale.
- Un’ernia del disco colpisce le vertebre.
- Il dolore di solito scompare entro 4-6 settimane.
- I dischi erniati possono causare pochi o nessun sintomo.
- Le opzioni di trattamento includono farmaci, terapia fisica, ecografia e chirurgia.
Trattamento
Sebbene i dischi erniati possano essere estremamente dolorosi, il trattamento adeguato può alleviare i sintomi in modo significativo. La maggior parte delle persone che soffrono di un’ernia del disco si riprenderà nell’arco di 4 settimane.
I sintomi possono essere gestiti principalmente evitando i movimenti che scatenano il dolore e seguendo un regime di esercizi fisici e antidolorifici. Le opzioni di trattamento comprendono farmaci, terapie fisiche e, in alcuni casi, chirurgia.
Medicina
- Farmaci da banco (OTC): i farmaci a base di ibuprofene o naprossene possono alleviare il dolore da lieve a moderato.
- Farmaci per il dolore nervoso: tra i farmaci per il trattamento del dolore nervoso troviamo gabapentin, pregabalin, duloxetina e amitriptilina.
- Narcotici: se i farmaci da banco non alleviano il dolore, potrebbe essere prescritta la codeina o una combinazione di ossicodone-acetaminofene. Gli effetti collaterali possono includere nausea, sonnolenza, confusione e costipazione.
- Iniezioni di cortisone: possono essere iniettate direttamente nell’area interessata per ridurre infiammazione e dolore. È consigliabile utilizzare i farmaci steroidi con cautela a causa dei potenziali effetti collaterali.
- Iniezioni epidurali: iniettate nello spazio epidurale, queste possono aiutare a ridurre dolore e gonfiore nelle aree intorno alle radici nervose.
- Rilassanti muscolari: utili per ridurre gli spasmi muscolari, ma possono causare capogiri e sonnolenza.
Fisioterapia
I fisioterapisti possono aiutare a trovare posizioni ed esercizi che minimizzano il dolore associato all’ernia del disco. Possono anche raccomandare:
- Trattamenti con calore o ghiaccio.
- Ultrasuoni, che utilizzano onde sonore ad alta frequenza per stimolare l’area interessata e migliorare la circolazione sanguigna.
- Traction, utilizzando corde, pesi e pulegge per applicare forza ai tessuti.
- Rinforzo temporaneo per il collo o la parte bassa della schiena per migliorare il supporto.
- Elettroterapia, poiché gli impulsi elettrici possono alleviare il dolore in alcune persone.
Chirurgia
Se i sintomi non migliorano con altri trattamenti, se il torpore persiste, o se il controllo della vescica o la mobilità peggiorano, la chirurgia potrebbe essere raccomandata. Nella maggior parte dei casi, viene rimossa solo la parte sporgente del disco, in un intervento noto come discectomia aperta.
Questo intervento è spesso realizzato con una tecnica laparoscopica, che comporta l’apertura di un piccolo foro nell’addome per accedere alla colonna vertebrale dalla parte anteriore del corpo. Questa tecnica evita la necessità di rimuovere porzioni delle vertebre o di spostare i nervi spinali per accedere al disco.
In rarissimi casi, potrebbe essere necessario rimuovere l’intero disco, nel qual caso sarà necessario inserire supporti tra i dischi rimanenti per garantire la stabilità spinale.
Sostituzione del disco artificiale
Le procedure di sostituzione del disco sono in uso in Europa sin dagli anni ’80, ma non sono ancora disponibili negli Stati Uniti. Esistono due tipi di sostituzione: la sostituzione totale del disco e la sostituzione del nucleo del disco, che comporta la sostituzione solo del centro morbido del disco, noto come nucleo.
I dischi artificiali possono essere costruiti in metallo, biopolimero (una sostanza simile alla plastica) o in entrambi i materiali. È importante notare che la maggior parte degli erniati può essere gestita senza ricorrere a procedure invasive.
Le cause
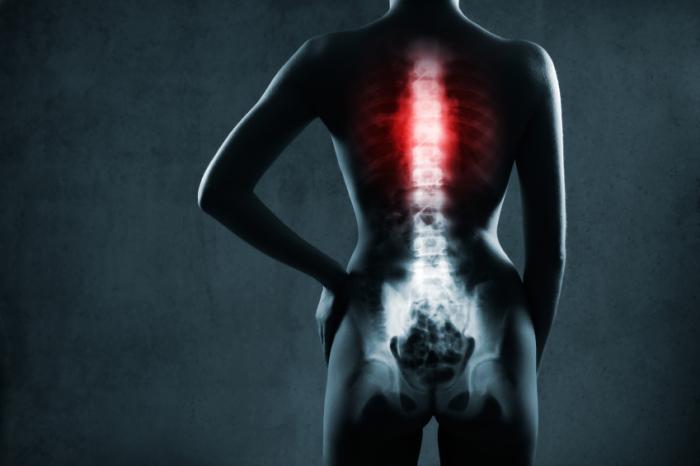
La colonna vertebrale umana è composta da 26 ossa chiamate vertebre. Tra ogni vertebra si trovano dischi, che fungono da cuscinetti e aiutano a mantenere le vertebre in posizione. I dischi vertebrali sono stati paragonati a ciambelle, con un centro morbido e gelatinoso e un esterno più duro.
Un disco erniato si verifica quando parte dell’interno morbido fuoriesce attraverso una fessura nella parete del disco. Questo può avvenire più comunemente nella parte bassa della schiena, ma può anche interessare le vertebre del collo. La fuoriuscita di questa ‘gelatina’ è associata al rilascio di sostanze chimiche che irritano i nervi circostanti, causando un dolore significativo. Inoltre, il disco prolasso può comprimere i nervi, contribuendo a un ulteriore dolore.
Spesso, la causa principale è l’usura dovuta ai movimenti ripetuti nel tempo. Con l’avanzare dell’età, i dischi perdono parte del loro contenuto d’acqua, rendendoli meno elastici e più soggetti a lesioni. Sebbene non sia sempre possibile identificare il momento esatto in cui inizia un problema con un disco, spesso si verifica durante il sollevamento di oggetti senza piegare le ginocchia o torcere il corpo.
Fattori di rischio
I dischi erniati possono manifestarsi a qualsiasi età, ma sono più comuni tra le persone di età compresa tra i 20 e i 30 anni. Alcuni fattori che aumentano la probabilità di sviluppare un’ernia del disco includono:
- Peso: il sovrappeso aumenta la pressione sulla zona lombare.
- Genetica: una predisposizione agli ernie discali può essere ereditata.
- Occupazione: individui che svolgono lavori fisicamente impegnativi, con movimenti di spinta, trazione o torsione.
Sintomi
In alcuni casi, una persona non avrà sintomi evidenti. Tuttavia, se i sintomi si manifestano, possono includere:
- Intorpidimento e formicolio nell’area del corpo innervata dal nervo interessato.
- Debolezza nei muscoli forniti dal nervo interessato, che può portare a inciampi durante la camminata.
- Dolore alla schiena, alle spalle o alle braccia.
Quando l’ernia del disco si verifica nella parte bassa della schiena, il dolore può irradiarsi ai glutei, alle cosce, ai polpacci e, in alcuni casi, ai piedi. Questo è comunemente noto come sciatica, poiché il dolore segue il percorso del nervo sciatico. Se l’ernia si verifica nel collo, il dolore generalmente colpisce le spalle e le braccia, e movimenti rapidi o starnuti possono intensificare il dolore.
Uno studio su volontari asintomatici ha rivelato che il 50% di loro presentava un’ernia del disco che non causava alcun fastidio.
Complicazioni
Al di sotto del punto vita, il midollo spinale si divide in singoli nervi, noti collettivamente come cauda equina o «coda di cavallo». Raramente, questo gruppo di nervi può essere compresso, portando a conseguenze gravi come debolezza permanente, paralisi, perdita di controllo intestinale e della vescica, e disfunzione sessuale. In tali situazioni, la chirurgia d’urgenza è l’unica opzione.
È fondamentale consultare un medico se si verificano:
- Disfunzioni della vescica o dell’intestino.
- Debolezza progressiva che ostacola le normali attività quotidiane.
- Intorpidimento crescente nelle cosce, nella parte posteriore delle gambe e nella zona rettale (anestesia da sella).
Diagnosi
Di solito, un medico può diagnosticare un’ernia del disco attraverso un esame fisico. Durante l’esame, possono controllare:
- Riflessi.
- Presenza di aree tender nei muscoli della schiena.
- Forza muscolare.
- Gamma di movimento.
- Capacità di camminare.
- Sensibilità al tatto.
Una radiografia può essere utile per escludere altre condizioni con sintomi simili. Altri tipi di imaging possono fornire maggiori dettagli sull’ubicazione dell’ernia del disco:
- Le immagini MRI o CT possono identificare la posizione del disco e dei nervi coinvolti.
- La discografia prevede l’iniezione di un colorante nel centro morbido di uno o più dischi per identificare eventuali crepe.
- Un mielogramma comporta l’iniezione di un colorante nel liquido spinale, seguito da una radiografia per verificare la pressione su midollo spinale e nervi causata da ernie discali.
Prevenzione
Per prevenire un’ernia del disco, considera i seguenti suggerimenti:
- Evita l’obesità e l’eccesso di peso, o cerca di perdere peso se necessario.
- Impara le tecniche corrette per il sollevamento e la movimentazione degli oggetti.
- Riposa e cerca aiuto in caso di sintomi per evitare che peggiorino.
Novità sulla ricerca nel 2024
Nel 2024, la ricerca continua a evolversi riguardo le ernie discali. Recenti studi hanno mostrato che l’approccio multidisciplinare al trattamento, che combina terapia fisica, farmaci e tecniche di gestione del dolore, ha portato a risultati migliori rispetto ai trattamenti tradizionali. Inoltre, sono stati condotti studi su nuove tecnologie come la terapia rigenerativa e l’uso di biomateriali per la riparazione dei dischi, mostrando promettenti potenzialità nel miglioramento della qualità della vita dei pazienti.
Le statistiche recenti indicano che oltre il 70% dei pazienti con ernia del disco traggono beneficio da approcci non chirurgici, riducendo significativamente la necessità di interventi invasivi. Questo è un passo importante verso una gestione più efficace e meno traumatica di questa condizione. La ricerca continua a esplorare metodi innovativi per migliorare la diagnosi precoce e il trattamento delle ernie discali, con l’obiettivo di minimizzare il dolore e migliorare la funzionalità. È fondamentale rimanere aggiornati sulle ultime scoperte per garantire una cura ottimale e tempestiva ai pazienti.