La disfagia si riferisce a una difficoltà nella deglutizione, che richiede uno sforzo maggiore del normale per spostare il cibo dalla bocca allo stomaco. Questo disturbo può risultare doloroso ed è più comune nelle persone anziane e nei bambini.
Sebbene il termine medico «disfagia» sia spesso considerato un sintomo, a volte viene utilizzato per descrivere una condizione a sé stante. Le potenziali cause di disfagia sono molteplici; se si verifica occasionalmente, probabilmente non ci sono problemi seri sottostanti, ma se diventa un evento frequente, è fondamentale consultare un medico.
Il trattamento della disfagia varia in base alla causa specifica. In questo articolo, esploreremo le varie cause della disfagia, i sintomi, la diagnosi e i potenziali trattamenti.
Cos’è la disfagia?
La deglutizione è un processo in cui sono coinvolti diversi muscoli e nervi, ed è sorprendentemente complesso. La disfagia può derivare da difficoltà in qualsiasi fase del processo di deglutizione.
Esistono tre principali tipi di disfagia:
Disfagia orale (alta disfagia) – il problema si verifica nella bocca e può essere causato da debolezza della lingua dopo un ictus, difficoltà nella masticazione o problemi nel trasporto del cibo dalla bocca.
Disfagia faringea – il problema risiede nella gola e spesso è causato da condizioni neurologiche che interessano i nervi, come il morbo di Parkinson, l’ictus o la sclerosi laterale amiotrofica.
Disfagia esofagea (bassa disfagia) – il problema interessa l’esofago, generalmente a causa di un blocco o di un’irritazione, che talvolta richiede un intervento chirurgico.
È importante notare che il dolore durante la deglutizione (odinofagia) è distinto dalla disfagia, ma è possibile sperimentare entrambi simultaneamente. Inoltre, la sensazione di «globo» è quella di avere qualcosa bloccato in gola.
Cause di disfagia
Le cause della disfagia possono includere:
- Sclerosi laterale amiotrofica – una forma incurabile di neurodegenerazione progressiva che colpisce i nervi della colonna vertebrale e del cervello.
- Acalasia – il muscolo esofageo inferiore non si rilassa adeguatamente, ostacolando il passaggio del cibo nello stomaco.
- Spasmo diffuso – contrazioni muscolari scoordinate nell’esofago.
- Ictus – la morte delle cellule cerebrali dovuta a una riduzione del flusso sanguigno può compromettere le funzioni di deglutizione.
- Anello esofageo – un restringimento nell’esofago che può impedire il passaggio di cibi solidi.
- Esofagite eosinofila – un aumento degli eosinofili nell’esofago che causa vomito e difficoltà di deglutizione.
- Sclerosi multipla – una malattia autoimmune che danneggia la mielina dei nervi.
- Miastenia grave – i muscoli si affaticano facilmente a causa di un problema nella comunicazione nervosa.
- Malattia di Parkinson e Parkinsonismo – condizioni neurologiche che compromettono le capacità motorie e la deglutizione.
- Radioterapia – può causare difficoltà di deglutizione nei pazienti trattati nella regione del collo e della testa.
- Labio e palatoschisi – anomalie del volto legate alla fusione incompleta delle ossa.
- Scleroderma – malattie autoimmuni rare che induriscono la pelle e i tessuti connettivi.
- Cancro esofageo – legato a fattori come alcol e fumo o a malattie da reflusso gastroesofageo (GERD).
- Stenosi esofagea – restringimento dell’esofago frequentemente associato al GERD.
- Xerostomia – insufficienza di saliva che porta a difficoltà di deglutizione.
Sintomi di disfagia

Alcuni pazienti possono avere disfagia senza esserne consapevoli, il che aumenta il rischio di polmonite da aspirazione e malnutrizione.
I sintomi comuni includono:
- Soffocamento durante i pasti.
- Tosse o bavaglio durante la deglutizione.
- Sbavando.
- Ritorno di acido alimentare o gastrico nella gola.
- Bruciore di stomaco frequente.
- Raucedine.
- Sensazione di cibo bloccato nella gola o nel torace.
- Perdita di peso inspiegabile.
- Rigurgito di cibo.
- Difficoltà a controllare il cibo in bocca.
- Difficoltà nell’iniziare il processo di deglutizione.
- Polmonite ricorrente.
- Incapacità di controllare la saliva.
I pazienti possono descrivere la sensazione come se «il cibo fosse rimasto bloccato».
Fattori di rischio per disfagia
I fattori di rischio includono:
- Invecchiamento – gli anziani sono più vulnerabili a causa dell’usura del corpo e di malattie associate come il morbo di Parkinson.
- Condizioni neurologiche – alcune malattie del sistema nervoso aumentano la probabilità di disfagia.
Complicazioni di disfagia
Le complicazioni possono includere:
- Polmonite e infezioni delle vie respiratorie superiori, in particolare polmonite da aspirazione.
- Malnutrizione, soprattutto per chi non è consapevole della propria disfagia.
- Disidratazione, se l’individuo non riesce a bere adeguatamente.
Diagnosi di disfagia
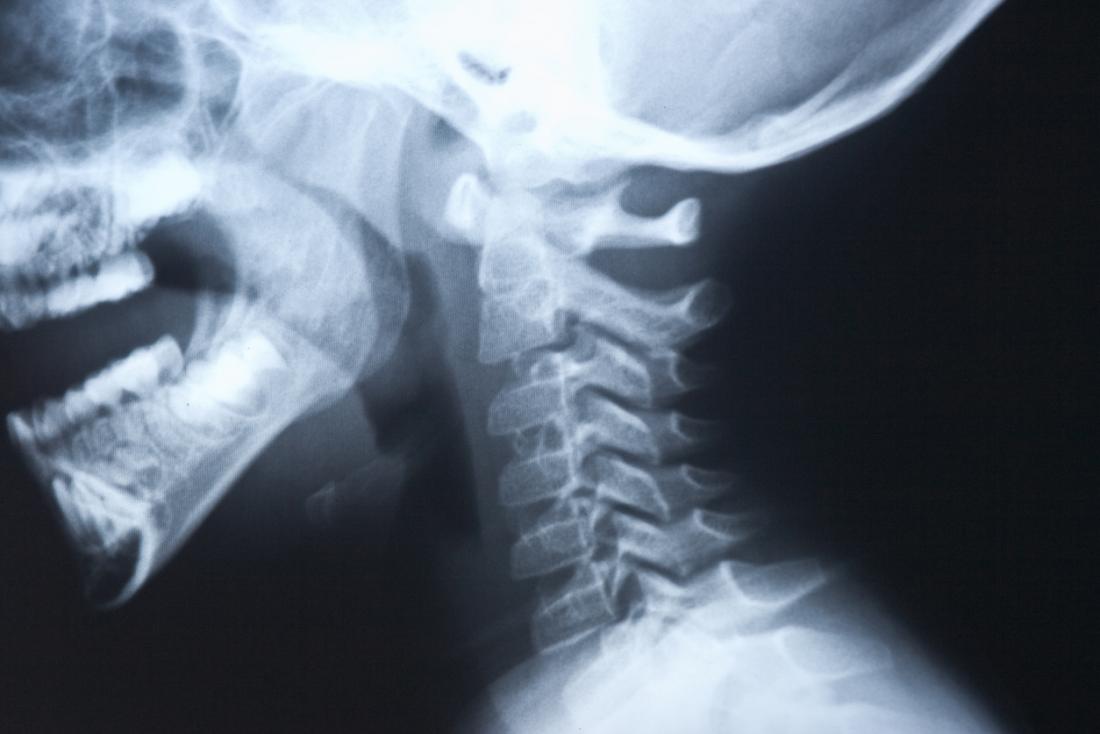
Un logopedista valuterà i sintomi per identificare la fase del processo di deglutizione in cui si verifica il problema. Verrà chiesto al paziente di descrivere i sintomi e la loro durata, specificando se le difficoltà riguardano liquidi, solidi o entrambi.
Le indagini diagnostiche possono includere:
- Studio di deglutizione, dove si testano diverse consistenze di cibo e liquido.
- Test di deglutizione del bario, per osservare l’esofago tramite raggi X.
- Endoscopia, per visualizzare direttamente l’esofago e prelevare campioni se necessario.
- Manometria, per misurare la pressione muscolare e la funzionalità esofagea.
Trattamento per disfagia
Il trattamento varia a seconda del tipo di disfagia:
Trattamento per disfagia orofaringea (alta disfagia)
La gestione della disfagia orofaringea è complessa, soprattutto se legata a problemi neurologici. I pazienti con malattia di Parkinson possono beneficiare di farmaci specifici.
La terapia della deglutizione, eseguita da un logopedista, aiuta a sviluppare tecniche di deglutizione più efficaci. Inoltre, è fondamentale seguire una dieta bilanciata, privilegiando alimenti e liquidi più facili da deglutire.
In alcuni casi, può essere necessaria l’alimentazione tramite un tubo nasogastrico o una gastrostomia percutanea endoscopica (PEG), specialmente se ci sono rischi di polmonite o malnutrizione.
Trattamento per la disfagia esofagea (bassa disfagia)
La disfagia esofagea può richiedere interventi chirurgici. Tra le opzioni ci sono:
- Dilatazione esofagea, per allargare se necessario.
- Iniezioni di tossina botulinica per alleviare la rigidità muscolare in caso di acalasia.
- Rimozione chirurgica del tumore nel caso in cui la disfagia sia causata da cancro.
Nuove Prospettive e Ricerche del 2024
Recenti studi hanno messo in luce l’importanza di una diagnosi precoce e di un intervento tempestivo nella gestione della disfagia. Secondo la letteratura aggiornata, il 20% degli anziani presenta segni di disfagia, spesso non riconosciuti, aumentando così il rischio di complicazioni come la polmonite da aspirazione e la malnutrizione. È fondamentale che i medici siano formati per identificare i segnali di allerta e avviare un piano di trattamento appropriato.
Inoltre, la telemedicina sta emergendo come strumento prezioso per il monitoraggio a distanza dei pazienti con disfagia, offrendo opportunità per consulti e follow-up efficaci. Le ricerche attuali stanno anche esplorando nuovi approcci terapeutici, come terapie farmacologiche innovative che mirano a migliorare la motilità esofagea e a ridurre i sintomi associati.
Infine, la sensibilizzazione della popolazione riguardo ai sintomi della disfagia è cruciale. Campagne educative possono aiutare i pazienti a riconoscere i segnali di allerta e a cercare assistenza medica in tempo, migliorando così la qualità della vita e riducendo il rischio di complicazioni a lungo termine.