La colite ulcerosa è una malattia cronica o a lungo termine piuttosto comune che causa l’infiammazione dell’intestino crasso. È una forma di malattia infiammatoria intestinale che ha qualche somiglianza con la malattia di Crohn.
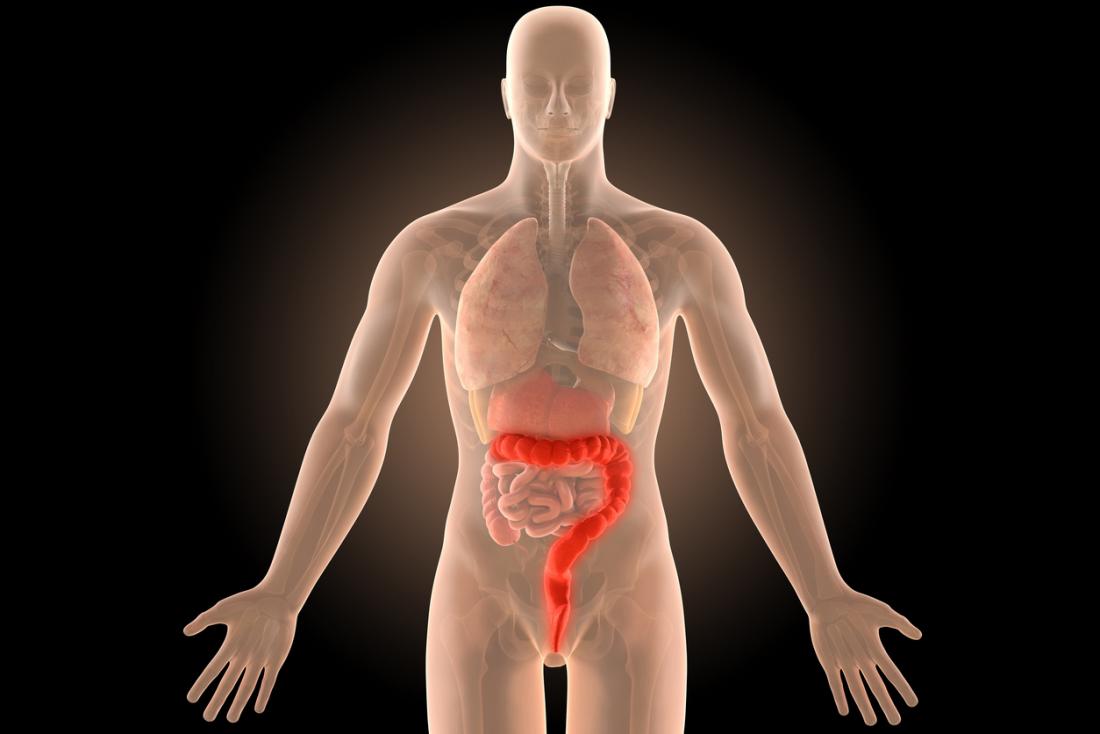
Il colon, o intestino crasso, rimuove i nutrienti dal cibo non digerito e sbarazza dei prodotti di scarto attraverso il retto e l’ano quando passiamo le feci.
Nella colite ulcerosa, il colon si infiamma. Nei casi più gravi, le ulcere si formano sul rivestimento del colon. A volte le ulcere sanguinano e producono pus e muco.
Secondo uno studio pubblicato, la colite ulcerosa colpisce tra 250.000 e 500.000 persone negli Stati Uniti, con un’incidenza annuale da 2 a 7 per 100.000 persone.
Il retto è la fine del colon. È sempre coinvolto nella colite ulcerosa. Se l’infiammazione è solo nel retto, la malattia è chiamata proctite ulcerosa. Tuttavia, l’infiammazione può estendersi nelle parti superiori del colon. La colite universale, o pancite, è quando l’intero colon è interessato.
Sintomi
Il primo sintomo è la diarrea. Le feci diventano progressivamente più sciolte e potrebbe esserci un dolore addominale crampo con un forte desiderio di avere un movimento intestinale.
La diarrea può iniziare lentamente o improvvisamente e i sintomi variano in base all’estensione dell’infiammazione del colon.
I sintomi più comuni includono:
- dolore addominale
- diarrea sanguinolenta con muco
Sono anche possibili le seguenti manifestazioni:
- affaticamento o stanchezza
- perdita di peso
- perdita di appetito
- anemia
- temperatura elevata
- disidratazione
- frequente bisogno di svuotare l’intestino
I sintomi tendono a manifestarsi più intensamente nelle prime ore del mattino. È possibile avere sintomi molto lievi o nessun sintomo per mesi o anni, ma senza trattamento, i sintomi ritorneranno.
Segni e sintomi variano a seconda di quale parte dell’intestino è interessata.
Proctite ulcerosa
L’infiammazione è limitata al retto. Segni e sintomi includono:
- sanguinamento rettale, che può essere l’unico sintomo
- dolore rettale
- l’incapacità di muovere le viscere, nonostante la voglia di farlo
La proctite ulcerosa è generalmente considerata la forma più lieve di colite ulcerosa.
Proctosigmoidite
Questo coinvolge il retto e il colon sigmoideo, l’estremità inferiore del colon.
Segni e sintomi includono:
- diarrea sanguinolenta
- crampi addominali
- dolore addominale
- costante bisogno di usare il bagno
Colite lato sinistro
L’infiammazione include il retto, il sigmoide e il colon discendente.
Segni e sintomi includono:
- diarrea sanguinolenta
- crampi addominali sul lato sinistro
- perdita di peso
Pancolite
L’intero colon è interessato. Segni e sintomi includono:
- diarrea sanguinolenta (con periodi di gravità variabile)
- crampi addominali
- dolore addominale
- fatica
- notevole perdita di peso
Colite fulminante
Una rara forma di colite che può essere pericolosa per la vita. L’intero colon è coinvolto.
Segni e sintomi includono:
- dolore intenso
- grave diarrea, che può portare a disidratazione e shock
Con la colite fulminante, c’è il rischio di rottura del colon e megacolon tossico, il che può provocare una distensione pericolosa del colon stesso.
Dieta
Alcuni consigli dietetici possono aiutare ad alleviare i sintomi.
I suggerimenti includono:
- mangiare pasti più piccoli e frequenti, ad esempio da cinque a sei piccoli pasti al giorno
- bere molta acqua, in particolare per prevenire la disidratazione
- evitare caffeina e alcol, poiché possono aumentare la diarrea
- evitare bibite, che possono aumentare la formazione di gas
- tenere un diario alimentare per identificare i cibi che peggiorano i sintomi
Il Servizio Sanitario Nazionale del Regno Unito (NHS) suggerisce che durante una riacutizzazione, può essere utile seguire temporaneamente una dieta povera di fibre. Questo include cibi raffinati, come riso bianco, carne magra o pesce, uova e verdure cotte. È importante discutere qualsiasi cambiamento dietetico con un operatore sanitario.
Integratori o l’eliminazione di cibi specifici possono essere utili, ma dovrebbero essere intrapresi solo dopo averne parlato con un medico.
Le cause
Le cause esatte della colite ulcerosa rimangono poco chiare. Si pensa che una combinazione di fattori genetici, ambientali e immunologici giochi un ruolo significativo.
Genetica: circa un quinto delle persone con colite ulcerosa ha un parente stretto che ha avuto la stessa malattia, suggerendo che la malattia può essere ereditata.
Ambiente: fattori come dieta, inquinamento atmosferico, fumo di sigaretta e scarsa igiene possono contribuire allo sviluppo della malattia.
Sistema immunitario: una possibilità è che la risposta del corpo a un’infezione virale o batterica causi l’infiammazione legata alla colite ulcerosa. Dopo che l’infezione è scomparsa, il sistema immunitario continua a rispondere, provocando un’infiammazione persistente.
Un’altra teoria suggerisce che la colite ulcerosa sia una condizione autoimmune, in cui il sistema immunitario attacca erroneamente le cellule del corpo stesso.
Elevata assunzione di acido linoleico: uno studio ha evidenziato che un terzo dei casi è correlato a un’elevata assunzione di acido linoleico, un acido grasso comune presente in alimenti come carne rossa, oli da cucina e margarina.
Fattori di rischio
Alcuni noti fattori di rischio includono:
Età: la colite ulcerosa può colpire persone di qualsiasi età, ma è più comune tra i 15 e i 30 anni.
Etnia: la malattia può colpire persone di qualsiasi razza o origine etnica, ma i caucasici, in particolare quelli di discendenza ebraica ashkenazita, hanno un rischio maggiore.
Genetica: chi ha un parente stretto con colite ulcerosa o malattia di Crohn ha un rischio più elevato di sviluppare la malattia.
Isotretinoina (Accutane): questo farmaco, utilizzato per trattare l’acne severa, è stato associato a un aumento del rischio di colite ulcerosa, ma il meccanismo non è del tutto chiaro.
Differenza tra IBS e IBD
Una condizione che causa infiammazione dell’intestino, come la colite ulcerosa o la malattia di Crohn, è nota come malattia infiammatoria intestinale (IBD). L’IBD è distinta dalla sindrome dell’intestino irritabile (IBS).
A differenza dell’IBD, l’IBS non provoca infiammazione, ulcere o danni all’intestino. L’IBS è considerata un disturbo funzionale, poiché il sistema digestivo appare normale ma non funziona correttamente.
Diagnosi
Un medico chiederà sintomi e storia medica e cercherà di scoprire se alcuni parenti stretti hanno avuto colite ulcerosa, IBD o malattia di Crohn.
Esamineranno anche il paziente per segni di anemia e tenerezza nell’addome.
I test diagnostici possono aiutare a escludere altre possibili condizioni e malattie, come morbo di Crohn, infezioni, IBS, diverticolite, cancro del colon e colite ischemica.
Questi includono:
- analisi del sangue
- test delle feci
- raggi X
- clisma di bario
- sigmoidoscopia, un esame in cui un tubo flessibile con una fotocamera viene inserito nel retto
- colonscopia, in cui un tubo lungo e flessibile con una fotocamera viene inserito attraverso l’ano e il retto
- Scansione TC dell’addome o della pelvi
Trattamento
Una persona con una diagnosi di colite ulcerosa dovrà vedere un gastroenterologo specializzato in patologie gastrointestinali. Lo specialista valuterà la gravità della condizione e creerà un piano di trattamento personalizzato.
I sintomi gravi possono richiedere il ricovero in ospedale, ma è più probabile che una persona con sintomi da lievi a moderati venga trattata in regime ambulatoriale.
Il trattamento si concentrerà su:
- gestione della colite ulcerosa attiva, inclusa la cura dei sintomi fino alla remissione
- mantenimento della remissione per prevenire il ripetersi dei sintomi
Gestione della colite ulcerosa attiva
Il trattamento comporta l’uso di tre tipi principali di farmaci.
Aminosalicilati: rappresentano la prima opzione di trattamento per la colite ulcerosa da lieve a moderata. Gli aminosalicilati sono solitamente efficaci nel ridurre l’infiammazione.
Ai pazienti con sintomi lievi vengono generalmente somministrate compresse orali o aminosalicilati topici. Chi presenta forme più gravi di colite ulcerosa, in cui è interessato l’intero colon, può richiedere un clistere.
Gli effetti collaterali possono includere:
- nausea
- eruzione cutanea
- mal di testa
- diarrea
Steroidi: se i sintomi sono gravi o non rispondono agli aminosalicilati, possono essere prescritti steroidi, che riducono anch’essi l’infiammazione.
L’uso a lungo termine di steroidi, in particolare quelli orali, può comportare effetti collaterali significativi. Non appena il paziente mostra segni di miglioramento, gli steroidi vengono generalmente sospesi.
Gli effetti collaterali possono includere:
- acne e altri problemi cutanei
- malumore
- problemi di sonno
- gonfiore
- indigestione
Dopo più di 12 settimane di utilizzo, gli effetti collaterali possono includere:
- ecchimosi
- cataratta
- diabete
- glaucoma
- ipertensione (alta pressione sanguigna)
- debolezza muscolare
- osteoporosi
- assottigliamento della pelle
- aumento di peso
Immunosoppressori: se gli altri trattamenti non hanno funzionato o se l’uso di steroidi è stato interrotto, possono essere prescritti immunosoppressori. Questi abbassano l’attività del sistema immunitario e, generalmente, riducono l’infiammazione nel colon e nel retto.
L’azatioprina è un immunosoppressore comunemente utilizzato per il trattamento della colite ulcerosa.
Possibili effetti collaterali includono:
- nausea
- diarrea
- danno al fegato
- anemia
- ecchimosi
- infezioni
Infliximab (Remicade): può trattare sintomi da moderati a severi in cui altri trattamenti non sono stati efficaci o ben tollerati. È noto per agire rapidamente, soprattutto se i corticosteroidi non aiutano. In alcuni casi, può anche prevenire la necessità di un intervento chirurgico.
Gestione della grave colite ulcerosa attiva
Sarà necessario il ricovero in ospedale, poiché esiste il rischio di malnutrizione, disidratazione e complicazioni potenzialmente letali, come la rottura del colon. Il trattamento comprenderà fluidi e farmaci per via endovenosa.
Mantenimento della remissione
Non appena i sintomi sono in remissione, dosi regolari di aminosalicilati possono aiutare a prevenire le recidive. Se le recidive si verificano regolarmente nonostante il trattamento con aminosalicilati, può essere prescritta l’azatioprina.
La colite ulcerosa estesa può richiedere una terapia di mantenimento a lungo termine, che può essere modificata se la persona rimane in remissione per 2 anni senza ricadute.
Chirurgia
Se altri trattamenti non funzionano, la chirurgia può essere un’opzione.
Colectomia: il colon, o parte di esso, viene rimosso.
Ileostomia: il chirurgo esegue un’incisione nello stomaco e la parte terminale dell’intestino tenue viene estratta e collegata a una sacca esterna, che raccoglie il materiale di scarto dall’intestino.
Sacca ileoanale: la sacca viene costruita internamente dal chirurgo, utilizzando parte dell’intestino tenue, e successivamente collegata ai muscoli che circondano l’ano. La sacca ileoanale non è una sacca esterna.
Complicazioni
Le complicazioni della colite ulcerosa possono variare dalla carenza di sostanze nutritive a sanguinamenti potenzialmente fatali dal retto.
Cancro del colon-retto: la colite ulcerosa, specialmente se i sintomi sono gravi o estesi, aumenta il rischio di sviluppare il cancro al colon. Secondo il National Institutes of Health, il rischio di cancro al colon è maggiore quando l’intero colon è colpito per un lungo periodo.
Megacolon tossico: questa complicanza può verificarsi in alcuni casi di grave colite ulcerosa, dove il gas rimane intrappolato, causando gonfiore del colon e aumentando il rischio di rottura, setticemia e shock.
Altre possibili complicazioni includono:
- infiammazione della pelle
- infiammazione delle articolazioni
- infiammazione degli occhi
- malattia del fegato
- osteoporosi
- perforazione del colon
- sanguinamento grave
- disidratazione severa
Per prevenire la perdita di densità ossea, un medico può prescrivere integratori di vitamina D, calcio e altri farmaci. È fondamentale mantenere appuntamenti medici regolari e prestare attenzione ai sintomi per prevenire complicazioni.
Ultimi sviluppi nella ricerca sulla colite ulcerosa
Negli ultimi anni, la ricerca sulla colite ulcerosa ha fatto significativi progressi, con studi che suggeriscono nuove terapie e approcci per migliorare la qualità della vita dei pazienti. Ad esempio, recenti studi clinici hanno evidenziato l’efficacia di farmaci biologici che mirano specificamente a componenti del sistema immunitario, offrendo alternative per chi non risponde ai trattamenti tradizionali.
Inoltre, la comprensione del microbioma intestinale ha aperto nuove strade per il trattamento. Si sta studiando come le modifiche alla dieta e l’uso di probiotici possano influenzare l’infiammazione e la remissione dei sintomi.
Statistiche recenti indicano che la prevalenza della colite ulcerosa sta aumentando nelle popolazioni occidentali, ponendo l’accento sulla necessità di una diagnosi precoce e di un intervento tempestivo per prevenire complicazioni a lungo termine.
In sintesi, la colite ulcerosa è una condizione complessa che richiede un approccio multidisciplinare e aggiornato, tenendo conto delle ultime scoperte scientifiche per offrire ai pazienti le migliori cure possibili.