Il blocco cardiaco, noto anche come blocco del fascio AV o blocco di branca, influisce sul sistema elettrico del cuore. Si distingue dalla malattia coronarica, che invece colpisce i vasi sanguigni del cuore.
In caso di blocco cardiaco, il cuore batte in modo irregolare e può rallentare, arrivando a fermarsi anche per un massimo di 20 secondi.
Questo fenomeno è causato da un ritardo, un’ostruzione o un’interruzione lungo il percorso degli impulsi elettrici necessari per il battito cardiaco. Le cause possono essere lesioni o danni al muscolo cardiaco o alle valvole cardiache.
Sebbene il blocco cardiaco di per sé non richieda generalmente un trattamento diretto, è fondamentale gestire eventuali condizioni di salute sottostanti.
Cos’è il blocco cardiaco?
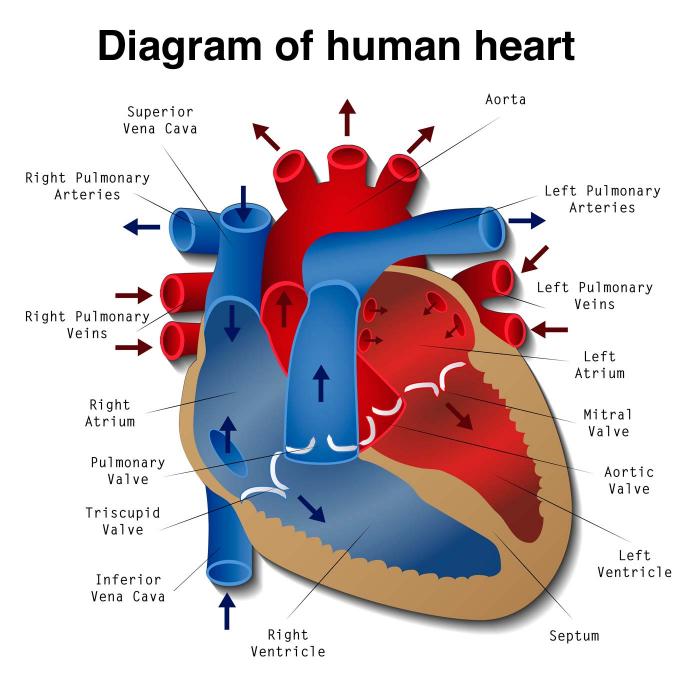
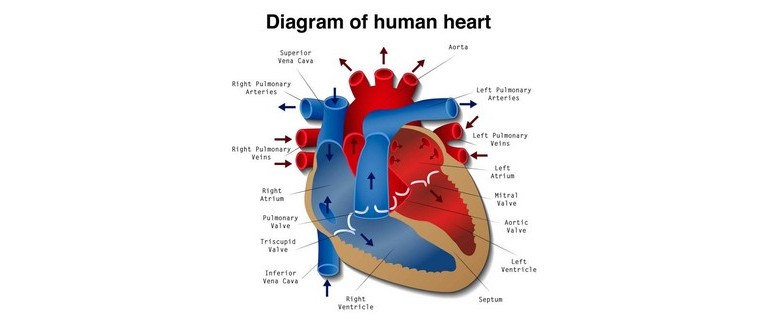
Un cuore sano batte a una frequenza di circa 60-100 battiti al minuto. Ogni battito corrisponde alla contrazione dei muscoli cardiaci, che pompa il sangue in tutto l’organismo.
Normalmente, ogni contrazione è regolata da segnali elettrici che viaggiano dagli atri, le camere superiori del cuore, ai ventricoli, le camere inferiori.
Il blocco cardiaco parziale si verifica quando gli impulsi elettrici sono ritardati o interrotti, causando un battito cardiaco irregolare.
Il blocco cardiaco completo si verifica quando i segnali elettrici si fermano completamente, portando il battito cardiaco a ridursi a circa 40 battiti al minuto.
Anche brevi alterazioni degli impulsi possono causare un blocco cardiaco.
In alcuni casi, il blocco cardiaco compromette la capacità del cuore di pompare correttamente il sangue, riducendo l’ossigeno disponibile per i muscoli e gli organi, compreso il cervello.
I sintomi tipici includono stordimento, svenimenti e palpitazioni. La gravità del blocco cardiaco può renderlo pericoloso; ad esempio, un blocco cardiaco di terzo grado può aggravare condizioni preesistenti, come l’insufficienza cardiaca, e portare a perdita di coscienza o arresto cardiaco improvviso, accompagnato da dolore al petto.
A differenza del blocco cardiaco, la malattia coronarica è causata dall’accumulo di una sostanza cerosa, nota come placca, nelle arterie coronarie e può provocare dolore toracico (angina) o infarto (infarto del miocardio).
Tipi
Esistono tre tipi di blocco cardiaco:
- Blocco cardiaco di primo grado: comporta lievi interruzioni del battito, come battiti saltati. È il tipo meno grave e di solito non necessita di trattamento.
- Blocco cardiaco di secondo grado: si verifica quando alcuni segnali elettrici non raggiungono il cuore, causando battiti saltati. Può portare a vertigini e potrebbe rendere necessario un pacemaker.
- Blocco cardiaco di terzo grado: i segnali elettrici non viaggiano affatto tra le camere superiori e inferiori del cuore. Questo tipo è più comune nei pazienti con malattie cardiache e senza un pacemaker presenta un rischio elevato di infarto.
Le cause
In un cuore sano, gli impulsi elettrici guidano i muscoli cardiaci a contrarsi. Questi impulsi seguono un percorso specifico, dalle camere superiori attraverso il nodo atrioventricolare (AV) fino ai ventricoli.
Durante questo percorso, un gruppo di fibre cardiache, noto come fascio di His, si divide in due rami, destro e sinistro, conducendo gli impulsi elettrici ai ventricoli.
Un danno a uno di questi rami può provocare contrazioni ventricolari non coordinate e un battito cardiaco anormale.
Se il segnale è bloccato sul lato destro del cuore, di solito non è grave, ma un blocco sul lato sinistro può indicare un rischio maggiore di malattia coronarica o altre problematiche cardiache.
Sintomi
Le persone affette da blocco cardiaco possono sperimentare:
- battiti cardiaci lenti o irregolari;
- mancanza di respiro;
- vertigini e svenimenti;
- dolore o fastidio al petto;
- difficoltà nell’esercizio fisico a causa di una scarsa circolazione del sangue.
Anche se possono apparire in buona salute, chi soffre di blocco cardiaco può avere una condizione cardiaca sottostante.
Fattori di rischio
La causa più comune di blocco cardiaco è la cicatrizzazione del tessuto cardiaco legata all’invecchiamento. Alcune persone nascono con questa condizione, ma gli anziani con una storia di malattie cardiache o fumo sono a maggior rischio.
Le seguenti condizioni aumentano il rischio:
- cardiomiopatia;
- trombosi coronarica;
- miocardite (infiammazione del muscolo cardiaco);
- endocardite (infiammazione delle valvole cardiache);
- tessuto cicatriziale nel cuore, dovuto a interventi chirurgici o a un infarto.
Il blocco cardiaco acuto può anche insorgere dopo un infarto o un intervento chirurgico cardiaco, e può manifestarsi come complicanza della malattia di Lyme.
Diagnosi
Il medico esaminerà i sintomi e ascolterà il cuore del paziente. Sulla base dell’età e della storia clinica, potrà sospettare una cardiopatia e inviare il paziente a un cardiologo.
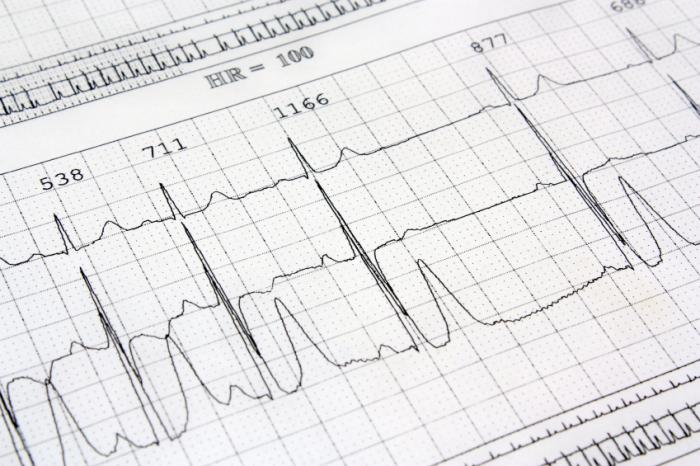
Esistono vari test diagnostici per il blocco cardiaco. L’elettrocardiogramma (ECG) è il più comune e registra l’attività cardiaca. Le sonde applicate sulla pelle del torace mostrano gli impulsi elettrici come onde.
Anomalie nelle onde possono indicare il blocco cardiaco e un ECG può rivelare se è coinvolto il ramo sinistro o destro.
Il monitor Holter è un dispositivo portatile che registra tutti i battiti del cuore per 1-2 giorni, consentendo di analizzare l’attività elettrica mentre il paziente svolge le sue normali attività.
Quando si manifestano sintomi, il paziente preme un pulsante per registrare i ritmi cardiaci in quel momento.
Un ecocardiogramma offre un’immagine dei muscoli e delle valvole del cuore mediante ultrasuoni.
Il test di elettrofisiologia utilizza piccole scosse elettriche per identificare la causa di un ritmo anomalo e la sua localizzazione nel cuore.
Infine, il test del tavolo inclinato prevede che il paziente si sdrai su un letto che cambia posizione, il che può indurre aritmie o battiti cardiaci anormali.
Trattamento
Non esiste un trattamento specifico per il blocco cardiaco. La maggior parte delle persone con blocco di branca non presenta sintomi e non ha bisogno di cure. Tuttavia, è necessario trattare eventuali cause sottostanti, come l’ipertensione.
Se un paziente con blocco di branca sinistro subisce un infarto, può ricevere una terapia di riperfusione per ripristinare il flusso sanguigno. Questo può essere effettuato con agenti anticoagulanti, come la streptochinasi, per sciogliere i coaguli e aumentare il flusso al cuore, sebbene ciò comporti un rischio di sanguinamento.
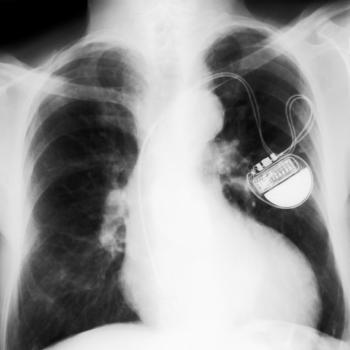
Un pacemaker artificiale, un dispositivo a batteria impiantato sotto la pelle, può essere necessario per i pazienti con episodi di svenimento. Viene collocato vicino alla clavicola in un intervento che dura 1-2 ore in anestesia locale.
Molti pacemaker possono attivarsi solo quando necessario e alcuni sono in grado di rilevare l’arresto cardiaco e riavviare il battito. La batteria di questi dispositivi può durare anni.
I pacemaker non subiscono interferenze da telefoni cellulari o elettrodomestici, ma chi ne è dotato dovrebbe evitare la risonanza magnetica (MRI).
Complicazioni
Le persone con blocco di branca sinistro presentano un rischio maggiore di complicazioni rispetto a coloro che hanno un blocco a destra.
Tra le possibili complicazioni, si segnalano:
- aritmia o battito cardiaco irregolare;
- bradicardia o frequenza cardiaca bassa;
- contrazione cardiaca insufficiente;
- arresto cardiaco e insufficienza circolatoria;
- morte cardiaca improvvisa, che può verificarsi entro un’ora dall’insorgenza dei sintomi.
Sebbene il blocco cardiaco non sia sempre evitabile, il rischio di malattie cardiache può essere ridotto adottando uno stile di vita sano: seguire una dieta equilibrata, fare esercizio regolarmente, limitare il consumo di alcol e astenersi dal fumo.
Prospettive future e nuovi sviluppi
Negli ultimi anni, la ricerca sul blocco cardiaco ha fatto passi da gigante. Studi recenti hanno dimostrato che l’impianto precoce di pacemaker in pazienti con blocco cardiaco di secondo grado può migliorare significativamente la qualità della vita e ridurre il rischio di complicanze gravi. Inoltre, tecniche innovative come la stimolazione cardiaca selettiva e i nuovi dispositivi impiantabili stanno offrendo soluzioni sempre più personalizzate per i pazienti.
Statistiche recenti evidenziano che il 30% dei pazienti con blocco cardiaco di terzo grado sviluppa sintomi entro un anno dalla diagnosi, sottolineando l’importanza di un monitoraggio continuo. Nuovi approcci terapeutici, inclusi farmaci specifici per la gestione del blocco cardiaco, stanno venendo studiati e potrebbero cambiare drasticamente le prospettive di trattamento nei prossimi anni.
Infine, la telemedicina e il monitoraggio remoto stanno diventando strumenti fondamentali nella gestione del blocco cardiaco, permettendo ai medici di seguire i pazienti in modo più efficace e tempestivo.