L’ipotiroidismo si verifica quando la ghiandola tiroidea non produce una quantità sufficiente di ormoni tiroidei, essenziali per il corretto funzionamento del corpo. Questa condizione può causare una serie di problemi metabolici e disfunzioni fisiologiche.
Contrariamente all’ipertiroidismo, che comporta una sovrapproduzione di ormoni tiroidei, l’ipotiroidismo è caratterizzato da una riduzione della funzionalità tiroidea. Il legame tra le due condizioni è complesso e in alcune circostanze è possibile passare da una condizione all’altra.
Gli ormoni tiroidei svolgono un ruolo cruciale nel metabolismo, influenzando il modo in cui il corpo utilizza l’energia. Quando i livelli di tiroxina sono bassi, molte funzioni corporee tendono a rallentare.
Circa il 4,6% della popolazione di 12 anni e oltre negli Stati Uniti è affetta da ipotiroidismo, evidenziando l’importanza di una diagnosi e trattamento tempestivi.
La ghiandola tiroidea è situata nella parte anteriore del collo, sotto la laringe, e presenta due lobi, uno a destra e uno a sinistra della trachea. È una ghiandola endocrina composta da cellule specializzate che producono ormoni, i messaggeri chimici che comunicano con organi e tessuti, regolando processi vitali come il metabolismo, la crescita e l’umore.
La produzione di ormoni tiroidei è controllata dall’ormone stimolante la tiroide (TSH), prodotto dalla ghiandola pituitaria. Il TSH, a sua volta, è regolato dall’ipotalamo, una regione del cervello che garantisce l’equilibrio ormonale necessario per le esigenze del corpo.
Fatti Veloci sull’Ipotiroidismo
Ecco alcuni punti chiave sull’ipotiroidismo. Maggiori dettagli e informazioni di supporto sono nell’articolo principale.
- La tiroide produce due ormoni principali, T3 e T4.
- Questi ormoni regolano il metabolismo del corpo e influenzano il consumo di energia.
- La causa più comune di ipotiroidismo negli Stati Uniti è la malattia di Hashimoto.
- I sintomi possono includere affaticamento, intolleranza al freddo e dolori muscolari e articolari.
Sintomi
Gli ormoni tiroidei influenzano vari sistemi del corpo, pertanto i sintomi dell’ipotiroidismo possono essere ampi e diversificati. La tiroide produce due ormoni principali, triiodotironina (T3) e tiroxina (T4), che regolano il metabolismo e influenzano funzioni cruciali come:
- sviluppo cerebrale
- respirazione
- funzioni cardiache e nervose
- temperatura corporea
- forza muscolare
- stato della pelle
- cicli mestruali
- peso corporeo
- livelli di colesterolo
I sintomi comuni dell’ipotiroidismo includono:
- fatica
- aumento di peso
- intolleranza al freddo
- ritmo cardiaco rallentato, movimenti e linguaggio
- dolori articolari e muscolari, crampi e debolezza
- stipsi
- pelle secca
- capelli fragili o diradati
- diminuzione della sudorazione
- formicolio
- cicli mestruali abbondanti
- debolezza generale
- colesterolo elevato
- gonfiore del viso, mani e piedi
- insonnia
- difficoltà di equilibrio e coordinamento
- riduzione della libido
- infezioni ricorrenti delle vie urinarie e respiratorie
- anemia
Se non trattata, si possono manifestare sintomi più gravi come:
- raucedine
- gonfiore facciale
- sopracciglia assottigliate o mancanti
- ritmo cardiaco rallentato
- perdita dell’udito
- anemia
Nei bambini e negli adolescenti, i sintomi possono essere simili a quelli degli adulti, ma possono includere anche:
- scarsa crescita
- sviluppo ritardato dei denti
- sviluppo cognitivo compromesso
- ritardo nella pubertà
L’ipotiroidismo tende a svilupparsi lentamente, con sintomi che possono passare inosservati per lunghi periodi. Poiché i sintomi possono variare notevolmente tra gli individui e sovrapporsi ad altre condizioni, l’unico modo per ottenere una diagnosi accurata è attraverso un esame del sangue.
Trattamento
Il trattamento dell’ipotiroidismo si concentra sull’integrazione dell’ormone tiroideo.
Tiroxina Sintetica
Per ripristinare i livelli ormonali, i medici prescrivono generalmente la tiroxina sintetica, un farmaco che replica l’ormone T4. Il dosaggio viene determinato in base alla storia clinica, ai sintomi e ai livelli di TSH del paziente. È fondamentale monitorare regolarmente il sangue per valutare se il dosaggio della tiroxina sintetica deve essere modificato.
Sebbene il monitoraggio sia richiesto inizialmente, nel tempo la frequenza degli esami del sangue tende a diminuire.
Iodio e Nutrizione
Lo iodio è un minerale essenziale per la funzione tiroidea. La carenza di iodio è una delle cause principali del gozzo, un ingrossamento anormale della ghiandola tiroidea. Mantenere un’adeguata assunzione di iodio è cruciale per la maggior parte delle persone, ma coloro che soffrono di malattie autoimmuni della tiroide possono essere particolarmente sensibili agli effetti dello iodio, che può scatenare o aggravare l’ipotiroidismo.
Chi è affetto da ipotiroidismo dovrebbe discutere eventuali cambiamenti significativi nella dieta con il proprio medico, in particolare se si introduce una dieta ricca di fibre o si consumano molte verdure a base di soia o crucifere, poiché la dieta può influenzare l’assorbimento dei farmaci tiroidei.
Durante la gravidanza, le esigenze di iodio aumentano. L’uso di sale iodato e l’assunzione di vitamine prenatali possono aiutare a mantenere i livelli adeguati di iodio.
Con un trattamento adeguato, l’ipotiroidismo può essere gestito in modo efficace. Nella maggior parte dei casi, i farmaci per l’ipotiroidismo devono essere assunti per tutta la vita del paziente.
Prevenzione
Sebbene non esista un modo per prevenire l’ipotiroidismo, le persone a rischio, come le donne in gravidanza, dovrebbero consultare il proprio medico riguardo alla necessità di un’integrazione di iodio.
Lo screening non è raccomandato per coloro che non presentano sintomi, a meno che non abbiano fattori di rischio, tra cui:
- storia di malattie autoimmuni
- precedente radioterapia al collo o alla testa
- presenza di gozzo
- storia familiare di malattie tiroidee
- uso di farmaci noti per influenzare la funzione tiroidea
Queste persone possono essere sottoposte a test per rilevare i primi segni della condizione. Se i test risultano positivi, possono attuare misure preventive per fermare la progressione della malattia.
Non ci sono prove che una dieta particolare possa prevenire l’ipotiroidismo, a meno che non si viva in aree con bassi livelli di iodio nella dieta, come alcune zone del Sud-est asiatico e dell’Africa.
Dieta
Non esiste una dieta specifica raccomandata per l’ipotiroidismo, ma è fondamentale seguire un’alimentazione equilibrata e varia, evitando un eccesso di grassi e sodio.
Coloro che soffrono di malattia di Hashimoto possono trarre beneficio da una dieta priva di glutine. La ricerca ha suggerito un legame tra la celiachia e le malattie autoimmuni della tiroide, entrambe con componenti infiammatorie. Evitare il glutine può giovare a chi presenta malattie autoimmuni non celiache, ma è importante consultare un medico prima di apportare cambiamenti significativi alla dieta.
Alcuni alimenti e nutrienti possono essere dannosi se consumati in grandi quantità, tra cui:
- soia, che può interferire con l’assorbimento della tiroxina
- iodio, presente in alghe e integratori, inclusi alcuni multivitaminici
- integratori di ferro, che possono compromettere l’assorbimento della tiroxina
- verdure crucifere come cavolfiori e cavoli, che possono contribuire a un gozzo se consumate in eccesso
Un’eccessiva assunzione di iodio può interferire con il trattamento dell’ipotiroidismo. Se si sviluppa ipertiroidismo, l’assunzione di iodio può rappresentare un rischio.
Qualsiasi modifica alla dieta o alla supplementazione deve essere discussa con un medico.
Le Cause
L’ipotiroidismo può insorgere se la ghiandola tiroidea non funziona correttamente o se non è stimolata adeguatamente dall’ipotalamo o dalla ghiandola pituitaria.
La Malattia di Hashimoto
La causa più comune di ipotiroidismo negli Stati Uniti è la malattia di Hashimoto, nota anche come tiroidite cronica linfocitaria o tiroidite autoimmune. È una condizione in cui il sistema immunitario aggredisce la ghiandola tiroidea, causando infiammazione e compromettendo la produzione di ormoni tiroidei.
Tiroidite
La tiroidite è un’infiammazione della tiroide che può inizialmente causare un’eccessiva liberazione di ormoni tiroidei nel sangue, portando a ipertiroidismo. Dopo uno o due mesi, questo può evolvere in ipotiroidismo.
La tiroidite può essere causata da infezioni virali o batteriche, da condizioni autoimmuni o può insorgere dopo la gravidanza.
Ipotiroidismo Congenito
Nel caso dell’ipotiroidismo congenito, la ghiandola tiroidea non funziona correttamente fin dalla nascita. Questa condizione può comportare problemi di crescita fisica e mentale, ma un intervento precoce può prevenire complicazioni. Negli Stati Uniti, la maggior parte dei neonati viene sottoposta a screening per l’ipotiroidismo.
Chirurgia e Trattamento della Tiroide
Interventi chirurgici e trattamenti della tiroide possono portare a ipotiroidismo. Diverse condizioni, come l’ipertiroidismo, i gozzi e il cancro alla tiroide, possono richiedere la rimozione parziale o totale della ghiandola tiroidea, con conseguente ipotiroidismo.
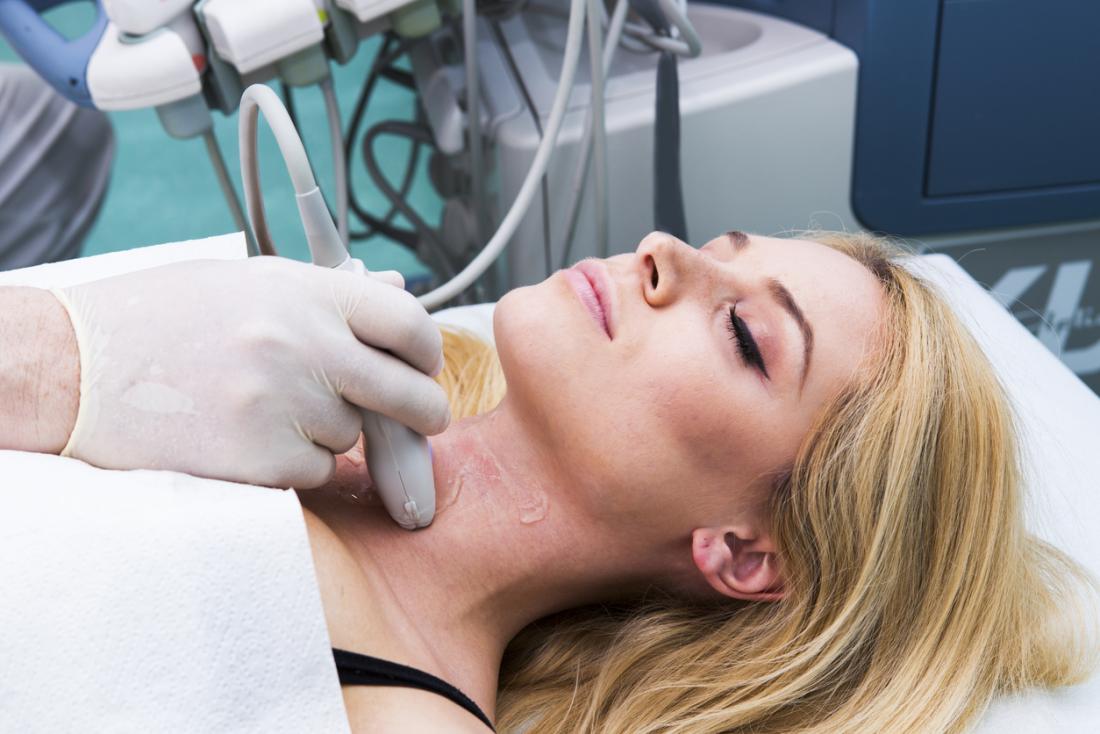
Inoltre, il trattamento con iodio radioattivo, comune per l’ipertiroidismo, può distruggere le cellule della tiroide e ridurre la produzione di T4, portando a ipotiroidismo. Le radiazioni utilizzate per trattare tumori della testa e del collo possono anche danneggiare la ghiandola tiroidea.
Farmaci
Alcuni farmaci, come l’amiodarone, l’interferone alfa e il litio, possono interferire con la produzione di ormoni tiroidei.
Anomalie della Ghiandola Pituitaria
Se la ghiandola pituitaria non funziona correttamente, la ghiandola tiroidea non riesce a produrre la quantità necessaria di ormone tiroideo. Tumori o interventi chirurgici sulla ghiandola pituitaria possono compromettere la sua funzione.
La sindrome di Sheehan è una condizione che può verificarsi in donne che perdono una quantità significativa di sangue durante o dopo il parto, danneggiando la ghiandola pituitaria e compromettendo la produzione di ormoni.
Squilibrio di Iodio
L’apporto di iodio è cruciale per la produzione di ormoni tiroidei, ma deve essere equilibrato: sia un eccesso che una carenza possono portare a ipotiroidismo o ipertiroidismo.
Rimedi Naturali
Esistono alcuni rimedi naturali proposti per l’ipotiroidismo, ma è fondamentale consultare un medico prima di intraprendere qualsiasi trattamento, poiché il bilanciamento della terapia tiroidea è delicato.
Il selenio può risultare utile per alcune persone con problemi tiroidei, ma la somministrazione deve essere valutata da un professionista. La carenza o l’eccesso di selenio può provocare effetti avversi. Inoltre, la vitamina D, se insufficiente, è stata correlata alla gravità della malattia di Hashimoto, e potrebbe essere necessario un supplemento per raggiungere livelli ottimali.
Alcuni pazienti con ipotiroidismo presentano alterazioni dell’intestino tenue, con diffusione di batteri del colon nell’intestino tenue, nota come SIBO (crescita eccessiva batterica dell’intestino tenue). In uno studio, 40 pazienti hanno mostrato risultati anormali in un test del respiro, ma dopo un mese di probiotici, 19 partecipanti hanno riportato risultati normali. Sia gli antibiotici che i probiotici hanno dimostrato efficacia nel trattamento del SIBO.
Inoltre, per le patologie autoimmuni della tiroide, integratori come la curcuma (con almeno 500 mg di curcumina) e omega-3 possono contribuire a migliorare l’infiammazione.
Diagnosi
La diagnosi di ipotiroidismo avviene generalmente attraverso un esame fisico, una storia clinica e test di laboratorio. Il test più comune è il dosaggio del TSH, che misura la quantità di ormone nel sangue.
Se il TSH risulta elevato, il paziente potrebbe avere ipotiroidismo; se è basso, potrebbe trattarsi di ipertiroidismo o di un problema tiroideo secondario. Ulteriori test per gli autoanticorpi tiroidei, T3 e T4 possono confermare la diagnosi o chiarirne la causa.
Il medico può eseguire un pannello tiroideo completo, testando i livelli di TSH, T3 e T4, per comprendere appieno la salute della ghiandola tiroidea. Inoltre, possono essere effettuati test per monitorare i livelli di colesterolo, enzimi epatici, prolattina e sodio.
Fattori di Rischio
Alcuni disturbi e farmaci aumentano il rischio di sviluppare problemi tiroidei. Altri fattori di rischio includono:
Le persone con malattie autoimmuni come lupus o artrite reumatoide, così come coloro che hanno una storia familiare di malattie tiroidee, presentano un rischio maggiore di ipotiroidismo. Anche le persone di età superiore ai 60 anni e le donne in particolare, soprattutto dopo la menopausa, sono più frequentemente colpite.
Durante e Dopo la Gravidanza
Durante la gravidanza, l’aumento delle esigenze metaboliche può mettere a dura prova la ghiandola tiroidea. Uno studio ha mostrato che l’85% delle donne in gravidanza in terapia sostitutiva per ormoni tiroidei necessita di un aumento della dose di circa il 47% in media durante la gestazione.
L’ipotiroidismo che si manifesta in gravidanza è solitamente correlato alla malattia di Hashimoto e colpisce tra 3 e 5 donne su 1.000. Questa condizione incontrollata può aumentare il rischio di aborto spontaneo, parto prematuro e complicanze come la preeclampsia.
Inoltre, può influenzare negativamente lo sviluppo cerebrale e i tassi di crescita del feto. Le donne che hanno partorito negli ultimi sei mesi hanno un rischio maggiore di sviluppare tiroidite e ipotiroidismo.
Nuove Scoperte e Ricerche Recenti
Nel 2024, la ricerca sull’ipotiroidismo ha fatto progressi significativi. Recenti studi suggeriscono un legame tra l’ipotiroidismo e fattori ambientali come l’esposizione a sostanze chimiche industriali e metalli pesanti. Queste sostanze possono influenzare negativamente la funzione tiroidea e aumentare il rischio di malattie autoimmuni, inclusa la malattia di Hashimoto.
In aggiunta, la valutazione dell’asse ipotalamo-ipofisi-tiroide ha portato a una migliore comprensione della regolazione ormonale. È emerso che un monitoraggio regolare dei livelli di TSH e dei metaboliti tiroidei può migliorare gli esiti clinici e ottimizzare il trattamento personalizzato per i pazienti.
Infine, gli approcci nutrizionali per la gestione dell’ipotiroidismo stanno guadagnando attenzione. Ricerche recenti suggeriscono che una dieta anti-infiammatoria, ricca di antiossidanti e acidi grassi omega-3, può avere effetti positivi sulla salute tiroidea e sulla qualità della vita dei pazienti, promuovendo un migliore equilibrio ormonale.