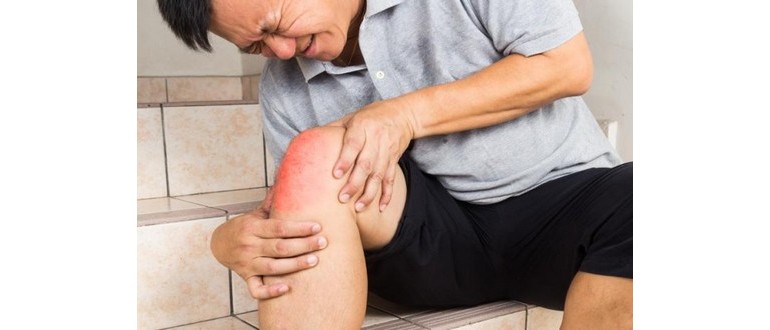
L’osteomielite è un’infezione e un’infiammazione dell’osso o del midollo osseo. Questa condizione può verificarsi quando un’infezione batterica o fungina penetra nel tessuto osseo tramite il flusso sanguigno, a seguito di lesioni o interventi chirurgici. È fondamentale riconoscerne i segni e i sintomi per poter intervenire tempestivamente.
Circa l’80% dei casi di osteomielite si sviluppa a causa di ferite aperte. I sintomi tipici includono dolore profondo, spasmi muscolari nell’area colpita e febbre. Le infezioni ossee tendono a colpire le ossa lunghe degli arti, la colonna vertebrale e il bacino. In passato, trattare l’osteomielite era una sfida, ma oggi le terapie aggressive possono spesso salvare l’osso infetto e contenere l’infezione.
Negli Stati Uniti, si stima che l’osteomielite colpisca 2 persone ogni 10.000 in un dato momento. In questo articolo, esploreremo il trattamento, i sintomi, le cause e altre informazioni rilevanti.
Trattamento
Il trattamento dell’osteomielite varia in base alla sua tipologia.
Osteomielite acuta
L’osteomielite acuta si sviluppa entro 2 settimane da una ferita, un’infezione iniziale o l’insorgenza di una patologia sottostante. Il dolore può essere intenso e la condizione può rivelarsi pericolosa per la vita. Un ciclo di antibiotici o farmaci antifungini è generalmente efficace. Per gli adulti, si raccomanda un ciclo di 4-6 settimane di antibiotici o antimicotici per via endovenosa o, talvolta, orale. Alcuni pazienti potrebbero necessitare di un ricovero ospedaliero, mentre altri possono ricevere iniezioni ambulatoriali o a domicilio, se in grado di farlo autonomamente.
I possibili effetti collaterali degli antibiotici includono diarrea, vomito e nausea. In rarissimi casi, possono verificarsi reazioni allergiche. Se l’infezione è causata da MRSA o altri batteri resistenti, potrebbe essere necessario un ciclo di trattamento più lungo e una combinazione di farmaci.
In situazioni particolari, l’ossigenoterapia iperbarica (HBOT) può essere raccomandata come parte del trattamento.
Osteomielite subacuta
Nell’osteomielite subacuta, l’infezione si sviluppa entro 1-2 mesi dall’evento scatenante. Il trattamento varia in base alla gravità e alla presenza di danni ossei. Se non ci sono danni, il trattamento è simile a quello per l’osteomielite acuta; altrimenti, si procede secondo le modalità dell’osteomielite cronica.
Osteomielite cronica
Nell’osteomielite cronica, l’infezione inizia almeno 2 mesi dopo un evento scatenante. I pazienti generalmente richiedono sia antibiotici sia interventi chirurgici per riparare i danni ossei. Le procedure chirurgiche possono includere:
- Drenaggio: necessaria per rimuovere pus o liquidi accumulati nell’area infetta.
- Debridement: rimozione dell’osso malato con un margine di osso sano per eliminare tutte le aree infette.
- Ripristino del flusso sanguigno all’osso: riempimento degli spazi vuoti con tessuto osseo o muscolare prelevato da un’altra parte del corpo, se necessario.
- Rimozione di corpi estranei: estrazione di oggetti come piastre o viti che potrebbero essere presenti.
- Stabilizzazione dell’osso: inserimento di piastre, barre o viti per stabilizzare l’osso interessato e il nuovo innesto.
Se un paziente non può tollerare l’intervento chirurgico, il medico può prescrivere un trattamento antibiotico prolungato, che può durare anche anni, per controllare l’infezione. In caso di persistenza dell’infezione, potrebbe essere necessaria l’amputazione, totale o parziale, dell’arto infetto.
Segni e sintomi
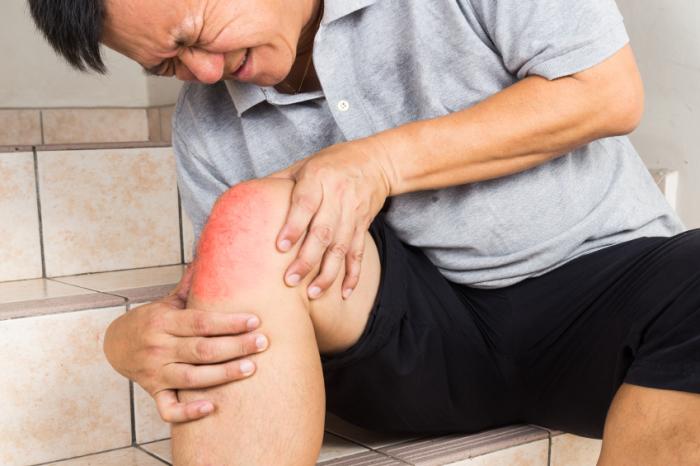
I segni e i sintomi dell’osteomielite variano a seconda del tipo. I più comuni includono:
- Dolore severo, gonfiore, arrossamento e tenerezza nella zona colpita
- Irritabilità, letargia o stanchezza
- Febbre, brividi e sudorazione
- Drenaggio da una ferita aperta nelle vicinanze o attraverso la pelle
Altri sintomi possono comprendere gonfiore a livello di caviglie, piedi e gambe, oltre a cambiamenti nel modo di camminare, come una zoppia. I sintomi dell’osteomielite cronica possono essere meno evidenti e simili a quelli di un infortunio, rendendo la diagnosi più complessa, specialmente in aree come l’anca, il bacino o la colonna vertebrale.
Osteomielite nei bambini e negli adulti
Nei bambini, l’osteomielite tende a essere acuta e si manifesta di solito entro 2 settimane da un’infezione del sangue preesistente, nota come osteomielite ematogena, frequentemente associata a MRSA. La diagnosi può risultare complicata, ma è cruciale intervenire tempestivamente, poiché un ritardo può portare a disturbi della crescita o deformità, e in casi estremi, risultare fatale.
Negli adulti, l’osteomielite subacuta o cronica è più comune, specialmente dopo traumi, come fratture ossee. Questa condizione, nota come osteomielite contigua, colpisce prevalentemente adulti sopra i 50 anni.
Le cause
L’osteomielite si verifica quando un’infezione batterica o fungina si sviluppa all’interno di un osso o raggiunge l’osso da un’altra parte del corpo. Quando si verifica un’infezione ossea, il sistema immunitario cerca di combatterla, e i neutrofili, un tipo di globuli bianchi, vengono inviati per eliminare i patogeni. Se l’infezione non viene trattata, i neutrofili morti possono accumularsi creando un ascesso, che può compromettere l’afflusso di sangue all’osso interessato, portando a una necrosi ossea.
Le ossa, sebbene siano normalmente resistenti alle infezioni, possono essere vulnerabili in determinate condizioni. Fattori come infezioni nel flusso sanguigno, complicazioni post-traumatiche o interventi chirurgici, e condizioni preesistenti come il diabete, possono ridurre la resistenza dell’individuo alle infezioni.
Come iniziano le infezioni ossee
Le infezioni ossee possono insorgere in vari modi. Nell’osteomielite ematogena, l’infezione può iniziare da un’infezione del tratto respiratorio superiore o del tratto urinario e diffondersi attraverso il flusso sanguigno, un tipo più comune nei bambini. L’osteomielite post-traumatica può verificarsi in seguito a fratture complesse, ferite aperte o interventi chirurgici. La cattiva circolazione sanguigna può portare allo sviluppo di infezioni anche a partire da piccoli tagli o graffi, spesso sui piedi, esponendo l’osso a rischi infettivi.
L’osteomielite vertebrale, infine, di solito si origina da un’infezione nel flusso sanguigno o da infezioni del tratto urinario o respiratorio, o può essere associata all’endocardite, un’infezione del rivestimento interno del cuore.
Osteomielite della mascella
L’osteomielite della mascella può risultare estremamente dolorosa e può derivare da carie o malattie parodontali. L’osso mascellare è particolarmente vulnerabile a causa della presenza dei denti, che possono fungere da punto di accesso diretto per l’infezione. Fattori come malignità, radioterapia, osteoporosi e malattia di Paget aumentano il rischio di osteomielite della mascella.
Un’infezione del seno, della gomma o di un dente può diffondersi fino al cranio, complicando ulteriormente la situazione.
Complicazioni
Sebbene il trattamento efficace dell’osteomielite sia generalmente possibile, possono verificarsi complicazioni. L’osteomielite cronica può sembrare scomparsa, ma può riemergere o persistere per anni, causando la morte del tessuto osseo e il collasso dell’osso stesso. Le persone con condizioni di salute difficili da trattare, come il diabete grave, l’HIV, la cattiva circolazione o un sistema immunitario compromesso, sono più suscettibili a queste complicazioni.
Fattori di rischio
Alcune persone presentano un rischio maggiore di sviluppare osteomielite. I fattori di rischio includono:
- Un sistema immunitario compromesso, ad esempio a causa di chemioterapia, radioterapia, malnutrizione, dialisi o uso di cateteri urinari.
- Problemi circolatori legati a diabete, arteriopatia periferica o anemia falciforme.
- Presenza di ferite profonde, come punture o fratture che rompono la pelle.
- Interventi chirurgici per riparare o sostituire ossa.
L’osteomielite acuta è più comune nei bambini, mentre la forma cronica è prevalente nei pazienti di età superiore ai 50 anni, specialmente tra i maschi.
Diagnosi
Il medico esaminerà l’area interessata per segni di osteomielite, come tenerezza e gonfiore. È importante fornire informazioni sulla storia medica recente, incluse eventuali ferite, interventi chirurgici o infezioni. I test diagnostici possono includere:
- Esami del sangue: alti livelli di globuli bianchi indicano generalmente un’infezione.
- Biopsia: il medico preleva un campione di tessuto per identificare il patogeno responsabile dell’infezione ossea, sia esso batterico o fungino, facilitando così la scelta del trattamento appropriato.
- Test di imaging: radiografie, risonanze magnetiche o TAC possono rivelare danni ossei.
Poiché il danno osseo potrebbe non essere visibile per due settimane durante una radiografia, è consigliabile eseguire esami MRI o TC più dettagliati in caso di infortunio recente.
Prevenzione
I pazienti con un sistema immunitario indebolito dovrebbero seguire alcune importanti linee guida:
- Mantenere una dieta equilibrata e un regolare esercizio fisico per rafforzare il sistema immunitario.
- Evitare di fumare, che può compromettere ulteriormente il sistema immunitario e contribuire a problemi circolatori.
- Praticare una buona igiene, inclusi lavaggi frequenti delle mani.
- Assicurarsi di ricevere tutti i vaccini raccomandati.
I pazienti con cattiva circolazione dovrebbero:
- Evitare di fumare per migliorare la circolazione sanguigna.
- Mantenere un peso corporeo sano seguendo una dieta bilanciata.
- Praticare esercizio fisico regolare per migliorare la circolazione.
- Limitare il consumo di alcol, poiché un uso eccessivo può aumentare il rischio di ipertensione e colesterolo alto.
Le persone a rischio di infezioni dovrebbero prestare particolare attenzione per evitare tagli e graffi. Ogni ferita deve essere immediatamente pulita e coperta con un bendaggio sterile.
È essenziale controllare regolarmente le ferite per segni di infezione.
Nuove Scoperte e Prospettive per il 2024
Negli ultimi anni, la ricerca sull’osteomielite ha fatto significativi progressi. Studi recenti hanno evidenziato l’importanza della diagnosi precoce e dell’uso di terapie mirate per migliorare gli esiti clinici. Secondo una revisione del 2023, l’uso di biomarcatori specifici nel sangue potrebbe facilitare una diagnosi più rapida e una personalizzazione del trattamento. Inoltre, l’implementazione di protocolli di trattamento multidisciplinari ha dimostrato di ridurre le complicanze nei pazienti con osteomielite cronica.
Le nuove tecnologie, come la terapia genica e le tecniche di ingegneria tissutale, offrono promettenti possibilità per la riparazione ossea. Recentemente, studi hanno suggerito che l’uso di scaffolds biomimetici potrebbe accelerare il processo di guarigione nei pazienti trattati chirurgicamente. Questo approccio innovativo potrebbe rappresentare un cambiamento di paradigma nel trattamento dell’osteomielite.
Infine, la telemedicina sta emergendo come uno strumento utile per il follow-up dei pazienti, consentendo un monitoraggio continuo e una gestione proattiva delle complicanze. Con questi sviluppi, il futuro della gestione dell’osteomielite appare più promettente, con l’obiettivo di migliorare la qualità della vita dei pazienti e ridurre l’incidenza di questa patologia debilitante.