La nefropatia diabetica è una complicanza renale che colpisce le persone affette da diabete. I reni svolgono un ruolo fondamentale nel regolare i liquidi e i sali nel corpo, contribuendo così a mantenere la pressione sanguigna e a rilasciare diversi ormoni vitali.
Il termine «nefropatia» viene utilizzato quando i reni iniziano a subire danni, potenzialmente conducendo all’insufficienza renale. In questo articolo, esploreremo il legame tra diabete e insufficienza renale, analizzando da vicino la nefropatia diabetica.
Cos’è la nefropatia diabetica?
I problemi renali sono piuttosto comuni tra le persone con diabete, poiché il diabete compromette la salute delle arterie e i reni filtrano il sangue attraverso queste arterie. Si stima che circa il 40% delle persone con diabete di tipo 2 sviluppi nefropatia.
Sia chi ha il diabete di tipo 1 che chi ha il diabete di tipo 2 può essere affetto da nefropatia diabetica. Questa condizione è una delle principali cause di malattia renale cronica e insufficienza renale allo stadio terminale (ESRD), quando i reni non riescono più a soddisfare le esigenze quotidiane del corpo.
La nefropatia diabetica si sviluppa attraverso cinque fasi, con l’ESRD rappresentante l’ultima. Negli Stati Uniti, la nefropatia diabetica è la causa più comune di ESRD, con una percentuale compresa tra il 40 e il 50% dei casi direttamente correlati a questa condizione. Le persone con ESRD necessitano di dialisi per sopravvivere.
Le cause
La nefropatia diabetica si manifesta quando i reni perdono la capacità di trattenere acqua, consentendo così all’albumina, una proteina prodotta dal fegato, di passare nelle urine. La condizione tende a peggiorare con l’aumentare dei livelli di albumina.
Di solito, la nefropatia diabetica si sviluppa lentamente, ed è più comune nelle persone che convivono con il diabete da vent’anni o più.
La probabilità di sviluppare la nefropatia diabetica aumenta in presenza di livelli elevati di glucosio nel sangue. Inoltre, è noto che l’ipertensione arteriosa (o ipertensione) influisce negativamente sulla progressione della nefropatia, accelerando il passaggio attraverso le sue fasi.
Altri fattori di rischio per la nefropatia diabetica includono:
- fumo
- età avanzata, poiché è più comune nelle persone anziane
- genere, essendo più frequente negli uomini
- etnia, con maggior incidenza tra afroamericani e messicani americani
- obesità
Sintomi e fasi

Nonostante la nefropatia diabetica indichi un malfunzionamento renale, le persone nelle prime fasi spesso non presentano sintomi evidenti.
Tuttavia, all’inizio si possono notare cambiamenti nella pressione sanguigna e nell’equilibrio dei liquidi corporei. Con il tempo, si verifica un accumulo di prodotti di scarto nel sangue, che può rendere la persona molto malata.
I sintomi gravi tendono a manifestarsi intorno alla quarta o quinta fase della nefropatia diabetica. Questi sintomi includono:
- gonfiore alle caviglie, ai piedi, alle gambe o alle mani a causa della ritenzione idrica
- urina di colore scuro, dovuta alla presenza di sangue
- mancanza di respiro
- affaticamento, causato da carenza di ossigeno nel sangue
- nausea o vomito
- sapore metallico in bocca
Le fasi della nefropatia diabetica sono determinate dall’entità del danno renale e dalla velocità di filtrazione glomerulare (GFR). Un GFR basso indica problemi renali, mentre un GFR normale è superiore a 90. Le fasi sono:
- Stadio 1: danno renale presente ma funzione renale normale; GFR superiore a 90.
- Fase 2: danno renale con lieve perdita di funzionalità; GFR tra 60 e 89.
- Fase 3: perdita da lieve a grave della funzionalità; GFR tra 30 e 59.
- Fase 4: grave perdita della funzionalità; GFR tra 15 e 29.
- Fase 5: insufficienza renale; GFR inferiore a 15.
Trattamento
Un intervento precoce può ritardare o persino prevenire l’insorgenza della nefropatia diabetica. Poiché le fasi iniziali spesso non mostrano sintomi, è fondamentale che le persone con diabete si sottopongano a screening annuali per le complicanze renali.
Lo screening consiste in un semplice test delle urine per rilevare la presenza di proteine. Tuttavia, la presenza di proteine non implica necessariamente una malattia renale, poiché potrebbe essere causata anche da un’infezione del tratto urinario.
Il principale obiettivo del trattamento è mantenere sotto controllo i livelli di glucosio nel sangue e la pressione arteriosa. A volte, questo può richiedere l’uso di farmaci specifici.
Gli inibitori dell’enzima di conversione dell’angiotensina (ACE) e i bloccanti del recettore dell’angiotensina (ARB) hanno dimostrato di ridurre la pressione arteriosa, proteggendo al contempo la funzione renale e prevenendo ulteriori danni.
Recenti farmaci per il diabete, come gli inibitori del cotrasportatore di sodio-glucosio (SGLT-2) e gli agonisti del peptide simile al glucagone (GLP-1), hanno mostrato promettenti effetti protettivi sui reni.
Se la nefropatia diabetica si sviluppa fino allo stadio finale, l’ESRD, esistono solo due opzioni di trattamento: dialisi renale e trapianto di rene.
Dialisi al rene
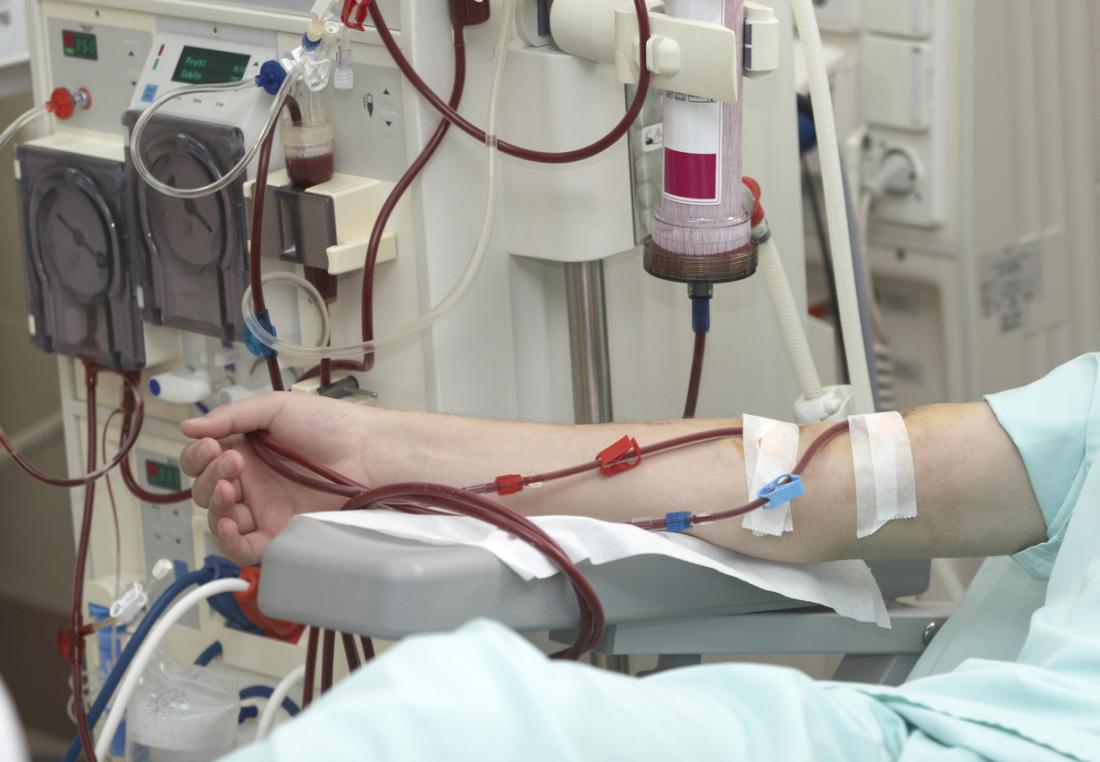
La dialisi renale è una procedura che consente di rimuovere i prodotti di scarto dal sangue. Questa procedura funge da sostituto per i reni funzionanti.
Chi necessita di dialisi dovrà generalmente continuare il trattamento per il resto della vita o fino a quando non sarà disponibile un trapianto di rene.
Esistono tre tipi di dialisi:
- Emodialisi, in cui il sangue viene prelevato da un vaso sanguigno e filtrato da una macchina per dialisi. Le sessioni durano circa 4 ore e si svolgono solitamente 3 volte a settimana.
- Dialisi peritoneale ambulatoriale continua, in cui il liquido di dialisi viene erogato nell’addome attraverso un catetere e rimane all’interno per diverse ore per filtrare i prodotti di scarto.
- Dialisi peritoneale automatizzata, in cui una persona è collegata a una macchina di dialisi durante la notte per 8-10 ore, mentre dorme.
Trapianto di rene
Un medico può consigliare un trapianto di rene se la nefropatia diabetica ha raggiunto le fasi finali. Tuttavia, è necessario un donatore, il che può richiedere tempo.
Le persone possono vivere con un solo rene funzionante, quindi un donatore vivente è un’opzione. Tuttavia, il corpo potrebbe ancora rifiutare il nuovo organo. Un trapianto da un familiare offre generalmente le migliori possibilità di successo.
La chirurgia di trapianto richiede un’anestesia generale e dura circa 3-4 ore. Circa il 20% dei reni trapiantati subisce un rigetto dal corpo del ricevente.
Prevenzione
Le persone con diabete dovrebbero lavorare per mantenere stabili i livelli di glucosio nel sangue al fine di ridurre il rischio di sviluppare nefropatia diabetica. È altrettanto importante mantenere la pressione sanguigna a livelli sani.
Ci sono diversi cambiamenti nello stile di vita che possono aiutare a controllare i livelli di glucosio e la pressione, tra cui:
- seguire una dieta equilibrata a basso contenuto di carboidrati e zuccheri
- esercitarsi regolarmente
- evitare alcol e tabacco
- monitorare regolarmente i livelli di glucosio nel sangue
Prospettive
Le prospettive per le persone affette da nefropatia diabetica dipendono dallo stadio della malattia. Prima si inizia il trattamento, migliore è la prognosi.
Se la nefropatia diabetica progredisce fino all’ESRD, può portare a gravi problemi di salute, come insufficienza renale o malattie cardiovascolari. Infatti, le malattie cardiovascolari sono tra le principali cause di morte nelle persone con malattie renali e diabete.
Un trattamento adeguato può ritardare o prevenire la progressione della nefropatia diabetica. È fondamentale che le persone con diabete intraprendano azioni preventive, poiché possono essere necessari fino a 20 anni affinché la condizione raggiunga le fasi finali.
Nuove Ricerche e Approcci nel 2024
Le ricerche più recenti nel 2024 hanno messo in luce nuovi approcci nella gestione della nefropatia diabetica. Studi recenti suggeriscono che l’adozione di uno stile di vita sano e attivo può ridurre significativamente il rischio di sviluppare complicanze renali. L’integrazione di tecniche di monitoraggio continuo della glicemia ha dimostrato di migliorare la gestione del diabete e, di conseguenza, la salute renale.
Inoltre, l’uso di terapie farmacologiche innovative, come i nuovi inibitori SGLT-2, ha mostrato risultati promettenti nel ridurre la progressione della nefropatia e migliorare la funzione renale. La personalizzazione del trattamento basata su profili genetici e risposte individuali ai farmaci sta aprendo la strada a strategie terapeutiche più efficaci e mirate.
Infine, la consapevolezza e l’educazione dei pazienti sono diventate cruciali. Programmi di formazione che enfatizzano l’importanza della gestione del diabete e la prevenzione delle complicanze renali hanno dimostrato di migliorare i risultati a lungo termine per i pazienti con diabete.