La parodontite, comunemente nota come malattia gengivale, è un’infezione diffusa che compromette il tessuto molle e l’osso che sostiene i denti. Se non trattata, porta a una progressiva perdita dell’osso alveolare che circonda i denti.
Il termine «parodontite» deriva da «infiammazione attorno al dente». I microrganismi, in particolare i batteri, si attaccano alla superficie dentale e si accumulano nelle tasche parodontali, dove proliferano. La reazione del sistema immunitario, insieme al rilascio di tossine, provoca un’infiammazione che, se non gestita, può culminare nella perdita dei denti. Inoltre, la parodontite è stata associata a un aumento del rischio di eventi cardiovascolari come ictus e infarto.
La placca batterica, una pellicola appiccicosa e incolore che si forma sui denti, è la causa principale della malattia parodontale. Se non rimossa, la placca si indurisce e si trasforma in tartaro, noto anche come calcolo, che può essere rimosso solo da un professionista.
La maggior parte dei casi di parodontite può essere prevenuta con buone pratiche di igiene orale.
Fatti veloci sulla parodontite
- La parodontite colpisce l’area attorno ai denti, inclusi osso e gengive.
- Si sviluppa quando batteri e placca si accumulano attorno ai denti, portando a una risposta immunitaria.
- Una corretta igiene orale è fondamentale per il trattamento e la prevenzione, ma in alcuni casi può essere necessario un intervento chirurgico.
- Il fumo aumenta significativamente il rischio di malattie gengivali e riduce l’efficacia dei trattamenti.
- Sono stati osservati legami tra la parodontite e malattie sistemiche, come le malattie cardiache.
Trattamento
L’obiettivo principale del trattamento è rimuovere i batteri dalle tasche parodontali e prevenire ulteriori danni a ossa e tessuti.
Buona igiene orale

Una routine di igiene orale adeguata deve essere seguita quotidianamente, anche in assenza di sintomi, per prevenire infezioni. Ciò comporta spazzolare i denti almeno due volte al giorno e utilizzare il filo interdentale una volta al giorno. Se gli spazi tra i denti lo consentono, si consiglia di utilizzare uno scovolino interdentale.
Gli strumenti soft-pick possono essere utili quando gli spazi sono ridotti. Per i pazienti con artrite o difficoltà motorie, uno spazzolino elettrico può risultare più efficace per una pulizia approfondita.
La parodontite è una malattia infiammatoria cronica; senza un’adeguata igiene orale, la condizione tende a ripresentarsi.
Ridimensionamento e pulizia
È cruciale rimuovere placca e tartaro per ripristinare la salute parodontale. Un operatore sanitario eseguirà un trattamento di ridimensionamento e sbrigliamento per pulire sotto il bordo gengivale, utilizzando strumenti manuali o dispositivi ad ultrasuoni per rompere placca e tartaro. La piallatura delle radici è necessaria per levigare le superfici ruvide delle radici dentali, dove i batteri possono accumularsi, aumentando il rischio di malattie gengivali.
A seconda dell’accumulo di placca e tartaro, potrebbero essere necessarie una o due visite. Generalmente, si consiglia di effettuare pulizie professionali due volte l’anno, con frequenza maggiore se si accumula placca in eccesso.
Farmaci
Esistono vari collutori medicati e trattamenti disponibili.
Collutorio antimicrobico prescrittivo, come la clorexidina: utilizzato per controllare i batteri durante il trattamento delle malattie gengivali e dopo procedure chirurgiche. I pazienti lo utilizzano come un normale collutorio.
Chip antisettici: piccoli pezzi di gelatina contenenti clorexidina, inseriti nelle tasche parodontali per controllare i batteri e ridurre la dimensione delle tasche.
Gel antibiotico: contenente doxiciclina, aiuta a controllare i batteri e a ridurre le tasche parodontali. Viene inserito nelle tasche dopo il ridimensionamento e la piallatura della radice, rilasciando lentamente il farmaco.
Microsfere antibiotiche: contenenti minociclina, vengono inserite nelle tasche dopo il trattamento e rilasciando il farmaco nel tempo per controllare i batteri.
Soppressori di enzimi: aiutano a mantenere sotto controllo gli enzimi distruttivi con una bassa dose di doxiciclina, ritardando la risposta enzimatica del corpo. Sono assunti per via orale e utilizzati in associazione al ridimensionamento e alla piallatura delle radici.
Antibiotici orali: disponibili in capsule o compresse, utilizzati a breve termine per trattare infezioni parodontali acute o persistenti.
Parodontite avanzata
Se le misure di igiene orale e i trattamenti non chirurgici non funzionano, potrebbe essere necessario un intervento chirurgico.
Le opzioni includono:
Chirurgia a lembo: il chirurgo rimuove il tartaro dalle tasche profonde e riduce la dimensione delle tasche per facilitarne la pulizia. Le gengive vengono sollevate e suturate in modo che si adattino strettamente attorno ai denti, che potrebbero apparire più lunghi dopo l’intervento.
Innesti ossei e tissutali: procedure per rigenerare il tessuto osseo o gengivale danneggiato. Nuovo osso, naturale o sintetico, viene posizionato nell’area interessata per stimolare la crescita ossea.
La rigenerazione tissutale guidata (GTR): utilizza membrane barriera per dirigere la crescita di nuovo tessuto osseo e gengivale, impedendo alle gengive di invadere lo spazio osseo. Si possono utilizzare anche proteine speciali o fattori di crescita per stimolare la rigenerazione.
Un innesto di tessuto molle può essere necessario per coprire le radici dei denti esposti, prelevando tessuto da un’altra parte della bocca o utilizzando materiale sintetico.
Il successo del trattamento dipende dalla gravità della malattia e dall’aderenza del paziente a un buon programma di igiene orale.
Rimedi casalinghi
Per fermare gli effetti della parodontite, è fondamentale seguire controlli regolari e trattamenti, oltre a mantenere una buona igiene orale. Questo è cruciale soprattutto quando si verifica un’infezione.
È importante:
- Spazzolare i denti con uno spazzolino e un dentifricio adatti almeno due volte al giorno, pulendo accuratamente le superfici da masticare e i lati dei denti.
- Utilizzare il filo interdentale o uno spazzolino interdentale ogni giorno per pulire tra i denti, negli spazi che lo spazzolino non riesce a raggiungere.
- Prestare particolare attenzione durante la pulizia delle superfici irregolari, come denti stretti o storti, corone e otturazioni.
- Dopo la spazzolatura, utilizzare un collutorio antibatterico per prevenire la crescita batterica e ridurre l’infiammazione.
Secondo l’American Dental Association (ADA), è consigliabile:
- Lavarsi i denti per 2 minuti, due volte al giorno, con uno spazzolino da denti elettrico o manuale con setole morbide.
- Utilizzare un dentifricio al fluoro.
- Risciacquare bene lo spazzolino dopo l’uso e conservarlo in posizione verticale.
- Sostituire lo spazzolino ogni 3 o 4 mesi, o più spesso se le setole sono danneggiate.
- Utilizzare uno spazzolino con il sigillo di accettazione ADA.
Non condividere gli spazzolini, poiché i batteri possono passare da una persona all’altra.
Sintomi
I segni e i sintomi della parodontite includono:
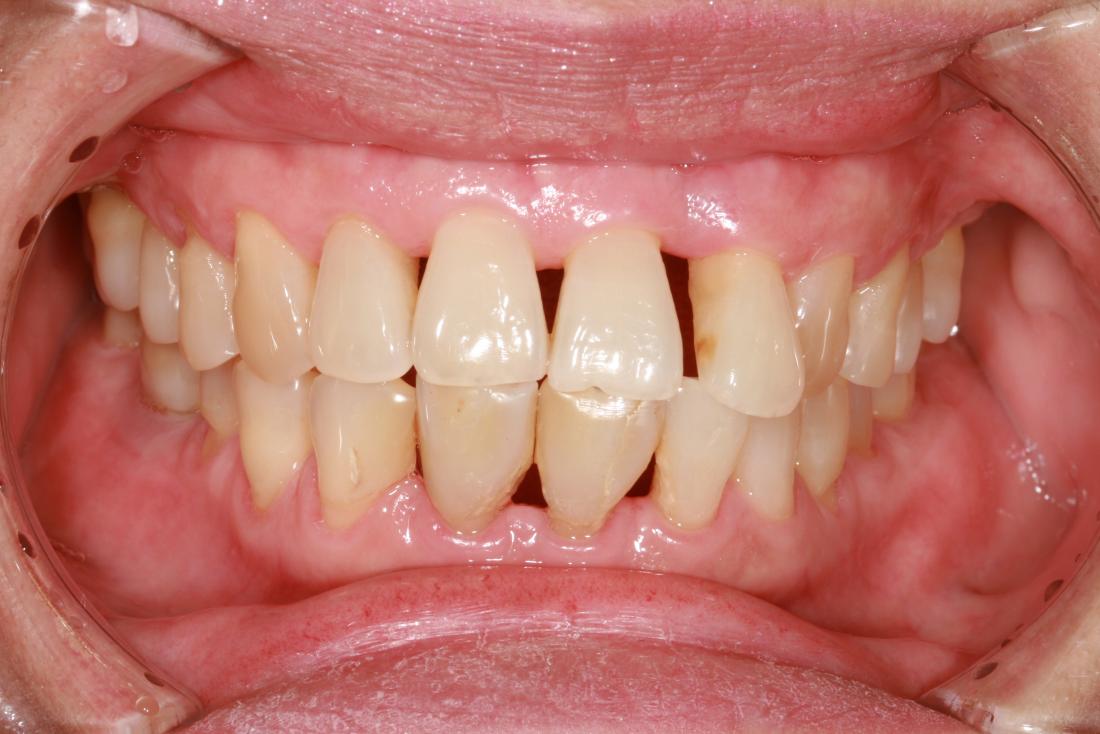
- Gengive infiammate o gonfie, con episodi ricorrenti di gonfiore.
- Gengive di un rosso vivo, a volte violaceo.
- Dolore al tatto delle gengive.
- Gengive ritirate, che fanno sembrare i denti più lunghi.
- Spazi che si formano tra i denti.
- Pus tra denti e gengive.
- Sanguinamento durante la spazzolatura o l’uso del filo interdentale.
- Un sapore metallico in bocca.
- Alitosi persistente.
- Denti che si allentano.
Il paziente potrebbe avvertire un cambiamento nel «morso», poiché i denti non si allineano più come prima.
Parodontite vs gengivite
La gengivite precede la parodontite e si riferisce principalmente all’infiammazione delle gengive, mentre la parodontite indica la malattia gengivale e la distruzione del tessuto, dell’osso o di entrambi.
Gengivite: l’accumulo di placca batterica provoca gengive rosse e infiammate, che possono sanguinare durante la spazzolatura. Le gengive sono irritate, ma i denti non si muovono e non ci sono danni irreversibili all’osso o al tessuto circostante.
Se non trattata, la gengivite può progredire verso la parodontite.
Parodontite: le gengive e l’osso si distaccano dai denti, formando tasche profonde. I detriti si accumulano nelle tasche e provocano infezioni. Il sistema immunitario attacca i batteri, ma le tossine prodotte dai batteri possono danneggiare l’osso e il tessuto connettivo, portando a denti allentati o persino alla loro caduta, con cambiamenti potenzialmente irreversibili.
Le cause
La placca dentale è una biofilm di colore giallo pallido che si accumula sui denti come parte di un processo naturale. Formata da batteri, si attacca alla superficie liscia del dente. Sebbene lavarsi i denti aiuti a rimuoverla, dopo un giorno o poco più, tende a ricomporsi.
Se non rimossa, la placca si indurisce in tartaro, che è più difficile da eliminare e richiede un trattamento professionale. La placca può danneggiare progressivamente i denti e i tessuti circostanti, portando all’insorgenza iniziale della gengivite.
Se la gengivite persiste, possono formarsi tasche tra denti e gengive, che si riempiono di batteri. Insieme alla risposta del sistema immunitario, le tossine batteriche iniziano a distruggere l’osso e il tessuto connettivo, con il rischio di perdita dei denti.
Di seguito è riportato un modello 3-D della malattia parodontale. Esplora il modello per comprendere meglio la condizione parodontale.
Fattori di rischio
Le malattie gengivali tendono a diventare più gravi in presenza di alti livelli di batteri aggressivi e di un sistema immunitario compromesso.
I seguenti fattori di rischio sono associati a un aumento della probabilità di sviluppare parodontite:
Fumo: i fumatori regolari hanno una maggiore predisposizione a sviluppare problemi gengivali e il fumo compromette l’efficacia dei trattamenti. Infatti, il novanta percento dei casi che non rispondono ai trattamenti riguarda fumatori.
Cambiamenti ormonali nelle donne: eventi come pubertà, gravidanza e menopausa aumentano il rischio di malattie gengivali.
Diabete: i diabetici presentano un’incidenza più elevata di malattie gengivali rispetto ad altre persone della stessa età.
AIDS: le malattie gengivali sono più comuni tra le persone affette da AIDS.
Cancro: il cancro e alcuni trattamenti oncologici possono aumentare il rischio di malattie gengivali.
Farmaci: alcuni farmaci, come quelli per l’ipertensione o che riducono la saliva, possono aumentare la probabilità di sviluppare malattie gengivali.
Fattori genetici: alcune persone sono geneticamente predisposte a sviluppare malattie gengivali.
Diagnosi
Un dentista può diagnosticare la parodontite esaminando i segni e i sintomi e effettuando un esame obiettivo. Probabilmente, il dentista utilizzerà una sonda parodontale per misurare la profondità delle tasche gengivali. In caso di parodontite, la sonda raggiungerà più in profondità rispetto a un dente sano.
Radiografie possono essere utili per valutare la salute della mascella e dei denti.
Complicazioni
La complicazione più comune della parodontite è la perdita dei denti, ma la malattia può influenzare la salute generale in vari modi. È stata collegata a un aumento del rischio di altre malattie, come problemi respiratori, ictus e malattie coronariche, sebbene i meccanismi di questi legami siano ancora poco chiari.
Uno studio su pazienti con malattia coronarica cronica della durata di 3,7 anni ha dimostrato che per ogni cinque denti persi, c’era un aumento del 17% nel rischio di morte cardiovascolare e un rischio maggiore del 16% di morte per tutte le cause.
Gli scienziati non hanno ancora compreso appieno il motivo di questi legami. Potrebbe essere che i batteri della parodontite infettino le arterie coronarie o che inneschino una risposta immunitaria sistemica che influisce sul sistema cardiovascolare. Non è chiaro se le malattie gengivali causino malattie cardiache o viceversa, e non ci sono prove definitive che una migliore igiene orale migliori la salute cardiovascolare.
Durante la gravidanza, infezioni batteriche da parodontite possono aumentare il rischio di parto prematuro. La parodontite è stata anche associata a basso peso alla nascita e pre-eclampsia.
Le donne in postmenopausa con malattia parodontale mostrano un rischio maggiore di sviluppare cancro al seno, in particolare quelle con una storia di fumo. Inoltre, la parodontite può complicare il controllo della glicemia nei pazienti diabetici.
Nuove Ricerche e Approcci nel 2024
Nel 2024, la ricerca sulla parodontite ha fatto significativi progressi, evidenziando l’importanza di approcci multidisciplinari nel trattamento. Nuovi studi hanno messo in luce come l’uso di probiotici possa migliorare la salute orale, contribuendo a ridurre l’infiammazione e a riequilibrare la flora batterica orale. Inoltre, sono state condotte ricerche sui link tra parodontite e malattie sistemiche, suggerendo che la gestione della salute orale potrebbe avere un impatto positivo sulla salute cardiovascolare e metabolica.
Statistiche recenti indicano che la prevalenza della parodontite è in aumento in molte popolazioni, sottolineando la necessità di interventi preventivi più efficaci e di campagne di sensibilizzazione per promuovere l’igiene orale. Le tecnologie emergenti, come la telemedicina, stanno rivoluzionando il modo in cui i pazienti ricevono assistenza, consentendo diagnosi e monitoraggio più rapidi e facili.
In conclusione, è essenziale rimanere informati sulle ultime scoperte e approcci nel campo della parodontite per garantire una salute orale ottimale e prevenire complicazioni a lungo termine.









