L’insufficienza cardiaca congestizia è una condizione in cui il cuore non pompa sangue come dovrebbe. Questa situazione può verificarsi quando il muscolo cardiaco è troppo debole o quando un difetto impedisce al cuore di circolare correttamente il sangue.
L’insufficienza cardiaca congestizia (CHF) compromette la capacità del cuore di pompare il sangue in tutto il corpo. Nel tempo, questo fallimento porta a una diminuzione dell’apporto di sangue agli organi vitali.
In questo articolo, esploreremo come il CHF progredisce nel tempo e quali sono le prospettive per le persone affette da questa condizione. Analizzeremo anche le cause, i sintomi e le opzioni di trattamento disponibili.
Fasi dell’Insufficienza Cardiaca

Esistono quattro stadi dello scompenso cardiaco: A, B, C e D.
La progressione verso la fase successiva è associata a una riduzione dei tassi di sopravvivenza a 5 anni.
Fase A
In questa fase, le persone hanno un alto rischio di sviluppare insufficienza cardiaca a causa di altre condizioni cliniche fortemente associate. Esempi includono l’ipertensione cronica, il diabete e la malattia coronarica.
Le persone in questa fase non presentano problemi strutturali del cuore e non mostrano segni o sintomi di insufficienza cardiaca.
Fase B
Le persone in questa fase presentano già una cardiopatia strutturale significativa, come un ventricolo sinistro ingrandito o una storia di infarto. Tuttavia, non mostrano sintomi evidenti di insufficienza cardiaca.
Fase C
In questa fase, i pazienti presentano sintomi di insufficienza cardiaca legati a una malattia cardiaca strutturale preesistente, come affaticamento o difficoltà respiratorie dovute a problemi di contrazione del ventricolo sinistro. Anche coloro che hanno sintomi precedenti ma sono attualmente in trattamento rientrano in questa categoria.
Fase D
Le persone in questa fase presentano una malattia cardiaca strutturale avanzata e mostrano sintomi significativi di insufficienza cardiaca anche a riposo. Questa fase richiede un trattamento specialistico, come supporto circolatorio meccanico, infusione continua inotropica, trapianto cardiaco o assistenza hospice.
Tipi di Insufficienza Cardiaca
Il tipo più comune di CHF è l’insufficienza cardiaca sinistra, che si verifica quando il ventricolo sinistro non riesce a pompare il sangue in modo efficace verso il resto del corpo. Questo può portare a un accumulo di liquido nei polmoni, rendendo difficile la respirazione.
Esistono due tipi di insufficienza cardiaca sinistra:
- Insufficienza cardiaca sistolica, in cui il ventricolo sinistro non riesce a contrarsi normalmente, limitando la capacità del cuore di pompare sangue.
- Insufficienza diastolica, in cui il muscolo del ventricolo sinistro si irrigidisce, impedendo al ventricolo di riempirsi completamente di sangue tra i battiti.
L’insufficienza cardiaca destra è meno comune e si verifica quando il ventricolo destro non riesce a pompare il sangue nei polmoni efficacemente, causando il ritorno del sangue nei vasi sanguigni e ritenzione di liquidi.
Una persona può manifestare insufficienza cardiaca sia a sinistra che a destra contemporaneamente, ma di solito l’insufficienza inizia sul lato sinistro e si diffonde al lato destro se non trattata.
Prospettive e Gestione
I sintomi di CHF variano in gravità e tendono a peggiorare nel tempo. Tuttavia, le strategie di stile di vita possono ridurre il rischio e rallentare la progressione della malattia. Molti pazienti con CHF lieve o moderata trovano che i cambiamenti nello stile di vita siano sufficienti per gestire i sintomi.

Per prevenire o rallentare la progressione di CHF, è utile:
- Mantenere un peso sano
- Praticare regolarmente esercizio fisico, eventualmente con un programma di allenamento personalizzato
- Gestire lo stress attraverso tecniche come meditazione e terapia
- Seguire una dieta sana per il cuore, povera di grassi trans e sodio
- Controllare regolarmente la pressione sanguigna
- Vaccinarsi contro l’influenza e la polmonite da pneumococco
Inoltre, le persone già affette da CHF dovrebbero limitare il consumo di caffeina, riposare adeguatamente e monitorare i cambiamenti nei sintomi.
Se non trattata, l’insufficienza cardiaca congestizia può portare a complicazioni gravi e persino alla morte. Anche con un trattamento adeguato, la condizione può peggiorare nel tempo, causando problemi sistemici.
Cause dell’Insufficienza Cardiaca
L’insufficienza cardiaca congestizia è più comune in persone con altre condizioni che compromettono la funzione cardiaca. Il rischio è aumentato da vari fattori di rischio legati allo stile di vita.
I principali fattori di rischio includono:
- Difetti cardiaci congeniti, che possono manifestarsi nei bambini e nei neonati
- Ipertensione e colesterolo elevato
- Obesità
- Asma
- Malattia polmonare ostruttiva cronica e malattie coronariche
- Altre patologie cardiovascolari
- Infezioni cardiache
- Funzione renale compromessa
- Storia di infarti
- Ritmi cardiaci irregolari
- Uso di sostanze, alcol o droghe
- Fumo
- Età avanzata
Definizione di Insufficienza Cardiaca
L’insufficienza cardiaca congestizia non è una singola malattia, ma un insieme di sintomi. L’American College of Cardiology e l’American Heart Association definiscono l’insufficienza cardiaca in base alla sua progressione, senza sostituire il sistema di classificazione funzionale della New York Heart Association.
Quando i reni ricevono un apporto sanguigno insufficiente, faticano a filtrare i liquidi, causando accumuli in varie parti del corpo. L’insufficienza cardiaca congestizia trae il suo nome dalla «congestione» di questo eccesso di liquido.
Sintomi di Insufficienza Cardiaca
Chi ha una storia di problemi cardiovascolari o fattori di rischio per CHF deve cercare assistenza medica immediata se presenta sintomi di insufficienza cardiaca. È importante anche consultare un medico se i sintomi non migliorano dopo qualche giorno.
I sintomi più comuni di CHF includono:
- Mancanza di respiro, soprattutto quando ci si sdraia
- Tosse persistente e inspiegabile, talvolta con espettorato colorato di sangue
- Gonfiore alle gambe, caviglie, addome o mani, che può peggiorare nel corso della giornata
- Affaticamento eccessivo, anche a riposo
- Cambiamenti cognitivi e di memoria dovuti a squilibri elettrolitici
- Nausea, spesso associata a ridotto appetito
- Frequenza cardiaca accelerata
- Sensazione di vertigini o testa leggera
L’accumulo di liquido può causare gonfiore doloroso, noto come edema, che in passato era chiamato idropisia. Questo gonfiore può compromettere i movimenti e aumentare il rischio di coaguli di sangue.
Nei bambini, l’insufficienza cardiaca può portare a ritardi nello sviluppo fisico e difficoltà di crescita.
Diagnosi di Insufficienza Cardiaca
Un medico o un cardiologo effettuerà un esame fisico, ascoltando il cuore per identificare eventuali aritmie. Potrebbero essere ordinati ulteriori test diagnostici, tra cui:
- Elettrocardiogramma (ECG), per registrare il ritmo cardiaco.
- Ecocardiogramma, utile per valutare il flusso sanguigno e la funzionalità del muscolo cardiaco.
- Test da sforzo, per analizzare la risposta del cuore a diversi livelli di stress.
- Esami del sangue, per valutare infezioni e i livelli di BNP, un ormone che aumenta in caso di insufficienza cardiaca.
- Risonanza magnetica, per ottenere immagini dettagliate del cuore.
- Cateterismo cardiaco, per identificare eventuali ostruzioni nelle arterie e monitorare il flusso sanguigno e la pressione nei ventricoli.
Trattamento dell’Insufficienza Cardiaca
Esistono diversi farmaci utili per alleviare i sintomi di CHF, tra cui:
- Diluenti del sangue, per ridurre il rischio di trombi.
- Inibitori dell’enzima di conversione dell’angiotensina (ACE), per espandere i vasi sanguigni e facilitare il pompaggio del sangue.
- Farmaci anti-piastrinici, per prevenire la formazione di coaguli.
- Beta-bloccanti, che rallentano la frequenza cardiaca e abbassano la pressione.
- Statine, per ridurre il colesterolo LDL e aumentare l’HDL.
- Bloccanti dei canali del calcio, per facilitare il lavoro del cuore.
- Diuretici, per eliminare il surplus di liquidi e prevenire il gonfiore.
- Vasodilatatori, che riducono il carico di ossigeno sul cuore.
Nei casi avanzati di CHF, i cambiamenti farmacologici e nello stile di vita potrebbero non bastare. Le opzioni terapeutiche possono includere:
Dispositivi Impiantabili
- Defibrillatori impiantabili, per prevenire aritmie pericolose.
- Pace-maker, per regolare i problemi elettrici del cuore.
- Dispositivi di assistenza ventricolare sinistro (LVAD), per supportare la capacità di pompaggio del cuore.
Altre Procedure Chirurgiche
Altre procedure terapeutiche possono essere raccomandate:
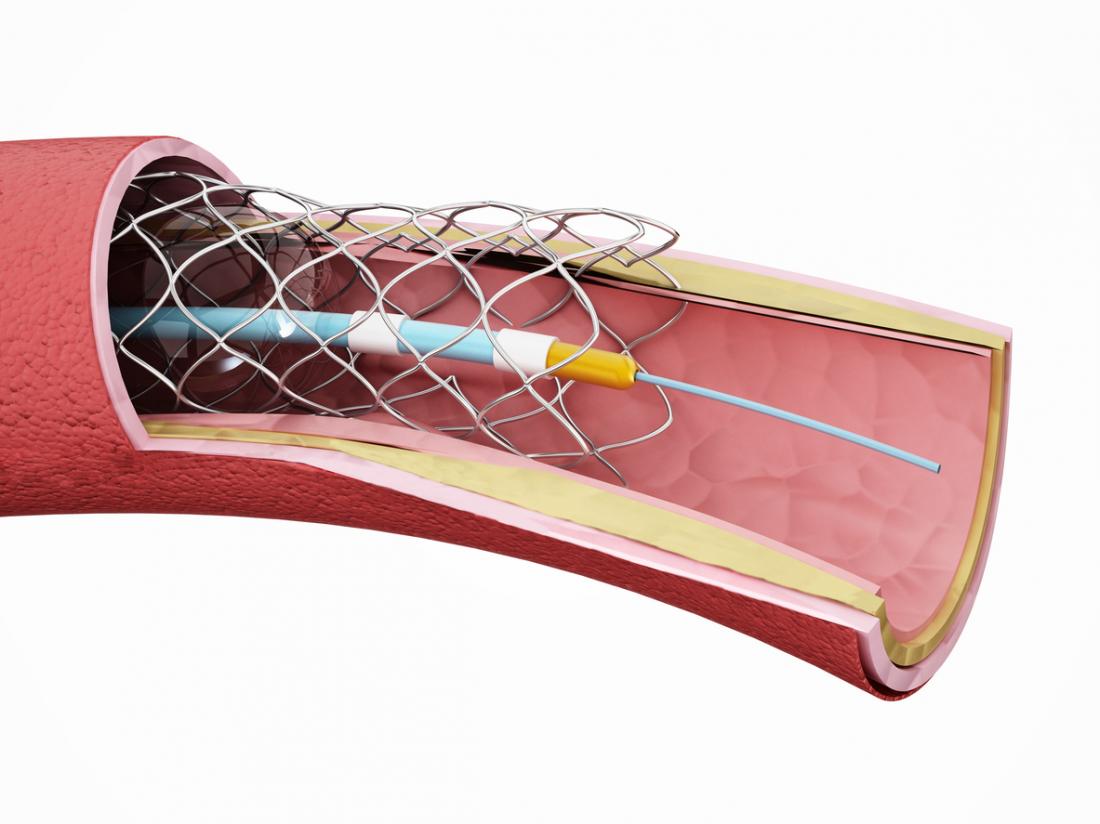
- Angioplastica, per aprire arterie bloccate.
- Bypass coronarico, per deviare il flusso sanguigno intorno a vasi malati.
- Intervento di sostituzione valvolare, per riparare valvole danneggiate.
- Trapianto di cuore, riservato ai casi più gravi di CHF non controllabili con altre terapie.
Non tutti i pazienti con CHF sono candidati per un trapianto e l’attesa può essere lunga. È fondamentale che i pazienti siano in buona salute per affrontare un intervento chirurgico, ed è comune che i medici consiglino di provare prima approcci farmacologici e modifiche dello stile di vita.
Nuove Ricerche e Approcci nel 2024
Nel 2024, la ricerca sull’insufficienza cardiaca congestizia ha fatto progressi significativi. Nuovi studi indicano che l’approccio personalizzato al trattamento, che considera le caratteristiche individuali del paziente, può migliorare notevolmente i risultati clinici. Ad esempio, l’utilizzo di biomarcatori specifici per monitorare la risposta al trattamento sta diventando una prassi comune.
Inoltre, le terapie geniche stanno emergendo come promettenti opzioni per i pazienti con CHF avanzata, potenzialmente offrendo soluzioni a lungo termine per ripristinare la funzione cardiaca. Le indagini sui fattori psicologici e sociali dei pazienti stanno anche dimostrando l’importanza di un approccio olistico nella gestione della malattia, evidenziando come il supporto sociale e le tecniche di coping possano influenzare positivamente la qualità della vita e l’aderenza al trattamento.
Infine, la telemedicina continua a giocare un ruolo cruciale nel monitoraggio dei pazienti con CHF, consentendo ai medici di intervenire precocemente in caso di segni di deterioramento e migliorando l’accesso alle cure per chi vive in aree remote.









