L’epidermolisi bollosa è un raro gruppo di malattie ereditarie che induce una persona a sviluppare vesciche nella pelle e nelle membrane della mucosa quando vengono a contatto con calore, sfregamento, graffi o lesioni minori.
L’epidermolisi bollosa (EB) è causata da un difetto o mutazione nel gene della cheratina o del collagene e colpisce i tessuti connettivi.
In precedenza, la ricerca ha suggerito che l’EB colpisce 19 persone su ogni milione negli Stati Uniti e si ritiene che 500.000 persone in tutto il mondo possano vivere con EB. Il rischio è lo stesso, indipendentemente dal sesso e dall’etnia.
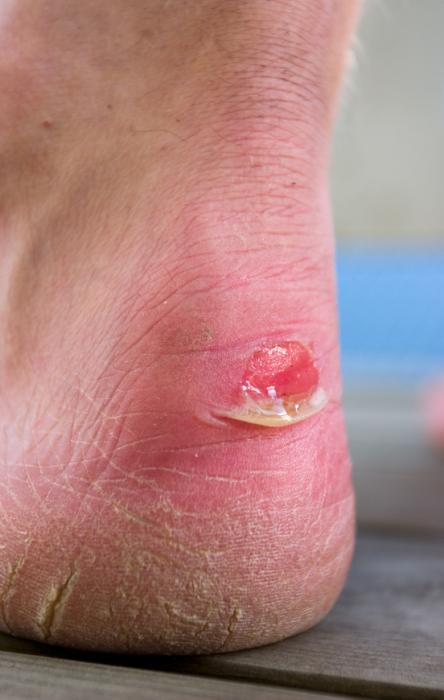
La pelle dei pazienti con EB è estremamente fragile. Anche un leggerissimo attrito può causare vesciche in quanto strati di pelle si muovono indipendentemente e separatamente.
La gravità può variare da lieve a pericolosa per la vita. Nella EB lieve, la formazione di vesciche è limitata a mani e piedi, ma l’EB grave interessa tutto il corpo e complicazioni come infezioni, difficoltà di alimentazione e perdita di nutrienti attraverso la pelle possono essere fatali.
Le ferite guariscono molto lentamente e possono esserci cicatrici, deformità fisiche e disabilità significative. Le persone con EB grave hanno un rischio significativamente più elevato di sviluppare tumori della pelle.
Non c’è cura. Il trattamento si concentra sull’alleviare i sintomi del dolore, il rischio di infezione e le complicanze.
Effetti sul corpo
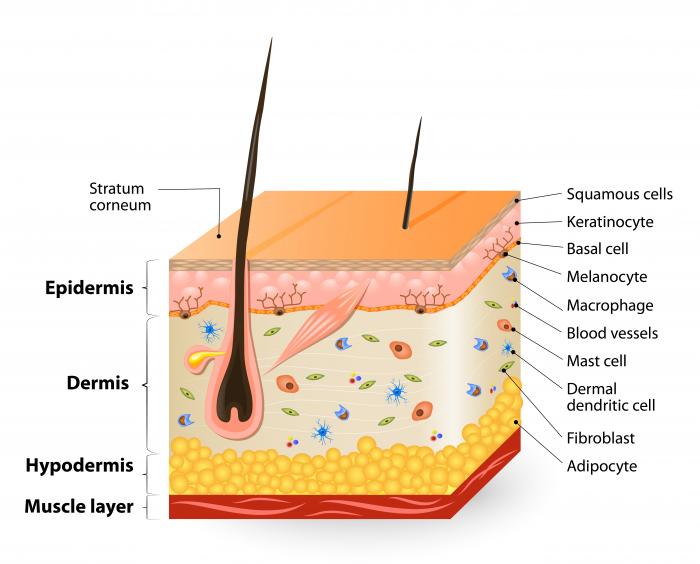
La pelle umana normale ha due strati, l’epidermide, che è la parte esterna, e il derma, o la parte interna.
Normalmente, esistono degli ancoraggi proteici tra gli strati, fatti di collagene, che impediscono ai due strati di tosare o di muoversi indipendentemente l’uno dall’altro.
Le persone con EB non hanno queste ancore proteiche, quindi quando c’è qualche attrito sulla pelle, i due strati si sfregano l’uno contro l’altro e si separano, provocando piaghe e vesciche dolorose.
Le vesciche possono anche verificarsi nelle mucose interne, come la bocca e l’esofago. Questo rende quasi impossibile mangiare i solidi.
I pazienti le cui mucose sono anche colpite possono trovare dolori urinari.
I giovani con EB sono talvolta chiamati «bambini farfalla», perché la loro pelle si dice che sia fragile come le ali di una farfalla.
Tipi
Esistono tre principali tipi di EB.
- Il tipo più comune di EB è epidermolisi bollosa semplice (EBS). Circa il 70% dei casi di EB appartiene a questo tipo, in cui si formano delle bolle sullo strato esterno della pelle.
- L’epidermolisi bollosa distrofica (DEB) rappresenta il 20% dei casi. Le vesciche si formano sia sugli strati esterni che interni della pelle.
- L’epidermolisi bollosa giunzionale (JEB) colpisce circa il 10% dei pazienti EB. Le bolle si formano dove si incontrano gli strati esterni ed interni della pelle.
Ogni tipo ha diversi sottotipi. Finora sono stati identificati almeno 27 tipi diversi.
Sintomi
Una persona con EB ha una pelle estremamente fragile che può essere facilmente danneggiata al minimo sfregamento. Un leggero dosso o un battito, o anche un abbigliamento che tocca o sfrega contro la pelle, può causare vesciche.
In casi molto lievi, i sintomi possono non apparire fino a tarda età. Quando si verificano bolle, possono guarire senza cicatrici nette o minime.
I segni e i sintomi tipici dipendono dal tipo di EB. Possono includere:
- Vesciche sulla pelle, sul cuoio capelluto e intorno agli occhi e al naso
- Lacrimazione della pelle
- Pelle che sembra molto magra
- Pelle che cade
- Alopecia o perdita di capelli
- Milia, o piccoli dossi bianchi sulla pelle, che, a differenza di punti neri o punti bianchi, non hanno un’apertura sulla superficie della pelle
- Perdita di unghie, unghie dei piedi o entrambi o deformità delle unghie
- Vesciche o erosioni dell’occhio
- Sudorazione eccessiva
Se le mucose sono interessate, ciò può causare:
- Difficoltà con la deglutizione, se la vescica si verifica intorno alla bocca e alla gola
- Raucedine vocale a causa di vesciche in gola
- Problemi respiratori a causa di vesciche nelle vie aeree superiori
- Minzione dolorosa derivante da vesciche nel tratto urinario.
I sintomi sono di solito presenti molto presto nella vita, spesso abbastanza presto dopo la nascita. In un sottotipo raro di EB noto come sindrome di Kindler, le bolle si formano dal momento della nascita.
Le cause
EB è causato da geni difettosi, che possono essere ereditati. Se EB viene ereditato, un genitore ha i geni difettosi e li passa sul loro bambino.
Affinché il JEB venga trasmesso, entrambi i genitori devono avere il gene difettoso. Per tutti gli altri tipi, solo un genitore deve averlo.
In altri casi, l’errore può verificarsi durante la formazione dell’uovo o dello sperma.
Si pensa che la mutazione si verifichi nel gene della cheratina o del collagene.
Diagnosi
La maggior parte dei casi viene diagnosticata durante l’infanzia. In rari casi, quando i sintomi sono lievi, la diagnosi si verifica più tardi nella vita.
I test diagnostici possono includere una biopsia, in cui un piccolo campione di tessuto cutaneo interessato viene prelevato per l’analisi. Questo può mostrare dove si separa la pelle e che tipo di EB ha la persona.
Un microscopio e la luce riflessa possono rivelare se mancano le proteine necessarie per formare i tessuti di connessione.
Un microscopio elettronico ad alta potenza è in grado di rilevare i difetti strutturali della pelle.
I campioni di sangue del paziente, e forse anche i genitori, possono essere testati per problemi genetici e per vedere se la condizione è ereditata da un genitore.
I test possono essere effettuati dalla 10a settimana di gravidanza. L’amniocentesi comporta la rimozione e l’esame di una piccola quantità del liquido amniotico che circonda il feto. Campionare il villo corionico implica testare parte della membrana esterna che circonda il feto.
Trattamento
Non esiste una cura e i trattamenti si concentreranno sull’alleviare i sintomi e prevenire danni alla pelle, infezioni e altre complicazioni. Il supporto psicologico ed emotivo può essere importante.
Il medico può insegnare al paziente o al genitore come lanciare correttamente eventuali bolle grandi, usando un ago. Una perforazione abile può consentire al fluido di defluire da un blister senza aumentare il rischio di infezione o di danneggiare la pelle sottostante.
Può essere prescritto anche un antibiotico topico. Le medicazioni delle ferite non devono aderire alla pelle.
Se una lesione non guarisce correttamente, potrebbe essere necessario un innesto cutaneo. Coprire la ferita con la pelle può aiutare il processo di guarigione.
Le vesciche e le cicatrici ripetute, gravi possono causare la fusione delle dita e potrebbe verificarsi un accorciamento anormale del tessuto muscolare, rendendo le attività quotidiane difficili per il paziente. La chirurgia può essere necessaria.
Il dolore è il sintomo principale di EB. Di solito è necessario un qualche tipo di controllo del dolore.
Se vesciche nell’esofago rendono difficile mangiare, il medico può raccomandare un intervento chirurgico per allargare l’esofago.
Se un paziente non può ingerire cibo, può essere necessario un tubo gastrostomico. Un’apertura chirurgica viene fatta nello stomaco e un tubo di alimentazione viene fatto passare attraverso di esso.
Protezione della pelle
Per prevenire la formazione di vesciche, il National Institutes of Arthritis e Musculoskeletal e Skin Diseases (NIAMS) suggeriscono:
- Indossare indumenti che non sfregano o irritano, ad esempio, semplici cotoni
- Utilizzo di lubrificanti sulla pelle per ridurre l’attrito
- Mantenere la temperatura ambiente fresca per evitare il surriscaldamento.
Suggeriscono anche di mettere la pelle di pecora su superfici dure e seggiolini auto e di indossare guanti durante la notte per evitare di graffiare.
Una persona con EBS può prevenire vesciche ai piedi evitando lunghe passeggiate. Quelli con DEB o JEB dovrebbero essere estremamente attenti per evitare graffi e colpi alla pelle.
Le vesciche o il dolore in bocca possono essere aiutati evitando cibi piccanti e cibi che possono tagliare e graffiare, come patatine.
Per prendere un bambino con EB, è meglio mettere una mano sotto le natiche e l’altra dietro la schiena.
Bisogna fare attenzione che gli occhiali non causino vesciche intorno al naso e alle orecchie.
Complicazioni
Una serie di gravi complicanze sono associate a EB:
- Le vesciche possono portare a infezioni e piaghe aperte
- Il cancro della pelle è più comune. I pazienti con DEB hanno una maggiore probabilità di sviluppare un carcinoma a cellule squamose prima dei 35 anni. Questa è una forma aggressiva di cancro della pelle.
- Possono verificarsi deformità, ad esempio fusione delle dita nelle persone con DEB.
- La perdita della vista è possibile se la congiuntiva e altre parti dell’occhio sono interessate.
- La malnutrizione può accadere se il paziente non riesce a deglutire facilmente.
- L’anemia può svilupparsi a causa di infiammazione cronica e perdita di sangue.
Alcune complicazioni di EB, come disidratazione, infezione, vesciche interne e malnutrizione, possono essere fatali, specialmente nei bambini piccoli.
Nuove Ricerche e Prospettive per il 2024
Recenti studi hanno dimostrato che l’approccio alla gestione dell’epidermolisi bollosa sta evolvendo rapidamente. La terapia genica, che mira a correggere i difetti genetici alla base della malattia, sta guadagnando attenzione. Secondo una ricerca pubblicata nel 2023, sono stati compiuti progressi significativi nei trial clinici che testano l’uso di vettori virali per introdurre copie sane dei geni difettosi nelle cellule della pelle.
Inoltre, l’uso di trattamenti biologici per ridurre l’infiammazione e migliorare la guarigione delle ferite è in fase di sperimentazione. Questi approcci potrebbero non solo migliorare la qualità della vita dei pazienti, ma anche ridurre il rischio di complicanze a lungo termine come il carcinoma cutaneo.
Statistiche recenti indicano che il monitoraggio regolare e la cura delle ferite possono portare a una riduzione del 30% delle infezioni nei pazienti con EB. Le nuove tecniche di medicazione, come le medicazioni idrocolloidi, si sono dimostrate efficaci nel mantenere l’umidità e nel promuovere la guarigione della pelle.
Infine, la sensibilizzazione e l’educazione della comunità sono essenziali. Programmi di supporto e reti di pazienti possono fornire una piattaforma per condividere esperienze e risorse, migliorando così l’accesso a cure appropriate e aggiornate.