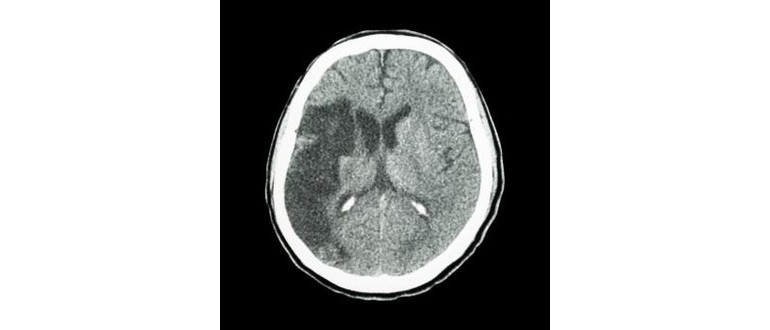
Tutti i pazienti devono sottoporsi a una scansione tomografica computerizzata entro 24 ore dall’esperienza di un ictus lieve o di un attacco ischemico transitorio (TIA), poiché questo esame potrebbe predire il rischio di un episodio cerebrovascolare futuro. Questa affermazione proviene da un recente studio pubblicato in una rivista della American Heart Association.
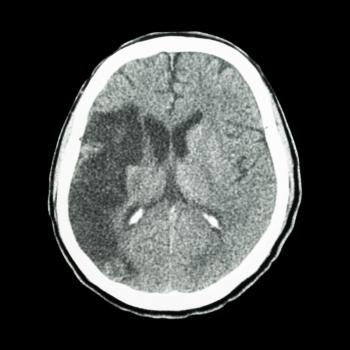
Un TIA, spesso definito come mini-ictus, si verifica quando il flusso di sangue a una porzione del cervello viene temporaneamente interrotto. I sintomi di un TIA possono assomigliare a quelli di un ictus, ma tendono a risolversi in pochi minuti.
Tuttavia, il TIA è un forte indicatore di un potenziale ictus futuro; circa il 40% delle persone che hanno avuto un TIA subirà un ictus nei giorni o nelle settimane successive.
Negli Stati Uniti e in Canada, la maggior parte dei pazienti riceve una tomografia computerizzata (TAC) nelle 24 ore dopo un TIA o un ictus non disabilitante, ovvero un ictus che non provoca disabilità permanenti.
La scansione TC offre immagini dettagliate del cervello, consentendo ai medici di analizzare in modo approfondito la circolazione sanguigna e i danni ai tessuti cerebrali.
I ricercatori coinvolti in questo studio, tra cui il Dr. Jeffrey J. Perry dell’Università di Ottawa, sottolineano l’importanza di eseguire una TAC a tutti i pazienti che presentano un ictus lieve, poiché le immagini cerebrali possono rivelare quando i pazienti sono a maggior rischio di un ictus secondario.
Pazienti con Ischemia Acuta dopo TIA: Un Alto Rischio di Ictus
Il team di ricerca ha analizzato le immagini cerebrali di 2.028 pazienti che avevano effettuato scansioni TC entro 24 ore dall’episodio di TIA o da un ictus non disabilitante. Di questi, 814 presentavano danni cerebrali causati da ischemia, ovvero un ridotto afflusso di sangue al cervello.
Fatti veloci su TIA:
- Quasi la metà di tutti gli ictus si verifica nei primi giorni dopo un TIA.
- La maggior parte dei TIA dura meno di 5 minuti, con una media di circa 1 minuto.
- I sintomi del TIA sono simili a quelli dell’ictus e includono debolezza, intorpidimento o paralisi del viso, disturbi del linguaggio e cecità o visione doppia.
Dall’analisi delle immagini, i ricercatori hanno potuto prevedere quali pazienti avessero un rischio maggiore di subire un altro ictus entro 90 giorni dall’episodio iniziale. Hanno scoperto che i pazienti con ischemia erano 2,6 volte più propensi a avere un altro ictus se le immagini mostrano ischemia acuta – danno recente ai tessuti dovuto a una compromissione della circolazione sanguigna – rispetto ai pazienti senza ischemia.
Inoltre, i pazienti ischemici presentavano un rischio 5,35 volte maggiore di avere un ictus se le immagini mostravano ischemia cronica (danno preesistente) e ischemia acuta, e avevano 4,9 volte più probabilità di avere un ictus se le scansioni rivelavano microangiopatia (danno ai piccoli vasi sanguigni) insieme all’ischemia acuta.
Il team ha anche riscontrato che i pazienti ischemici avevano 8.04 volte più probabilità di avere un ictus se le scansioni mostrano ischemia sia acuta sia cronica in associazione con microangiopatia.
È interessante notare che il 3,4% dei partecipanti allo studio ha subito un ictus nei 90 giorni successivi a un TIA o un ictus non disabilitante; di questi, il 25% presentava ischemia cronica e acuta insieme a microangiopatia nelle scansioni TC.
«Nei primi 90 giorni, e specialmente nei primi 2 giorni dopo l’episodio iniziale, i pazienti che mostravano ulteriori aree di danno con ischemia acuta hanno avuto esiti significativamente peggiori», afferma il Dr. Perry.
Riflettendo sull’importanza di questi risultati, il Dr. Perry commenta:
«È fondamentale che tutti i pazienti ricevano una TC del cervello dopo un TIA o un ictus non disabilitante. Le immagini possono supportare gli operatori sanitari nell’identificare i modelli di danno associati a diversi livelli di rischio di ictus successivo e possono aiutare a prevedere quando i sintomi potrebbero peggiorare.»
Questi risultati dovrebbero incoraggiare i medici a essere più proattivi nella gestione dei pazienti con TIA o ictus non disabilitante diagnosticati con ischemia acuta, soprattutto quando è presente anche ischemia cronica e/o microangiopatia.»
I ricercatori auspicano che le loro scoperte possano essere integrate con altri fattori di rischio per l’ictus, come età, ipertensione e diabete, al fine di calcolare punteggi di rischio più accurati per i pazienti.
Inoltre, è stato recentemente riportato uno studio in cui ricercatori provenienti dal Regno Unito e dalla Cina affermano di aver identificato un nuovo target terapeutico per la prevenzione dei danni cerebrali associati all’ictus, aprendo così la strada a potenziali trattamenti innovativi.
Prospettive Recenti e Futuri Sviluppi
Il continuo progresso nella tecnologia di imaging e nella comprensione della fisiopatologia dell’ictus sta cambiando il modo in cui affrontiamo la prevenzione e il trattamento di questa condizione. Recenti ricerche hanno evidenziato l’importanza di un approccio multidisciplinare nella gestione dei pazienti con TIA, integrando neurologi, radiologi e specialisti nella prevenzione dei rischi cardiovascolari.
Studi recenti hanno dimostrato che l’adozione tempestiva di misure preventive, come la modifica dello stile di vita e l’uso di farmaci antitrombotici, può ridurre significativamente il rischio di ictus nei pazienti con storia di TIA. La personalizzazione dei trattamenti in base ai risultati delle scansioni TC potrebbe rappresentare un passo avanti significativo nella cura dei pazienti a rischio.
In conclusione, l’implementazione di protocolli di scansione TC e la loro integrazione con altre tecniche diagnostiche potrebbero migliorare notevolmente la nostra capacità di prevedere e prevenire l’ictus nei pazienti con TIA, contribuendo a salvare vite e migliorare la qualità della vita di molti pazienti.