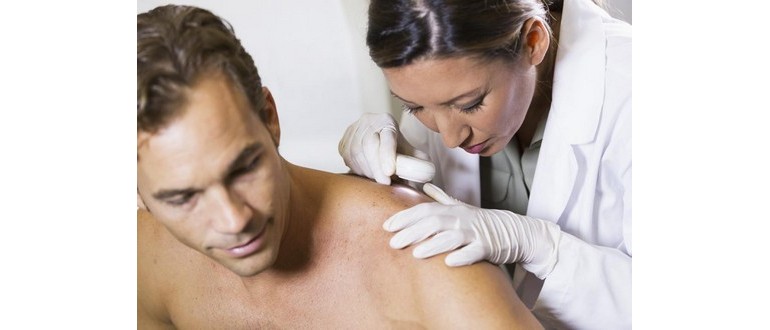
Il pemfigo foliaceo è una malattia autoimmune che appartiene al gruppo delle dermatiti bollose. In queste condizioni, il sistema immunitario erroneamente attacca i tessuti sani, e nel caso del pemfigo foliaceo, colpisce i cheratinociti, le cellule della pelle responsabili della sua integrità.
Questa patologia provoca la formazione di vesciche, ulcerazioni e croste sulla pelle. Sebbene le lesioni possano essere dolorose e visivamente sgradevoli, il pemfigo foliaceo è considerato una condizione relativamente benigna dal punto di vista della salute generale. Tuttavia, richiede attenzione e gestione adeguata.
Essendo una malattia cronica e ricorrente, la PF non ha una cura definitiva, ma molte persone possono sperimentare remissioni spontanee, durante le quali non manifestano sintomi per periodi prolungati. La gestione dei sintomi è possibile attraverso trattamenti mirati.
Fatti veloci su pemfigo foliaceo:
- La PF è classificata come malattia autoimmune.
- Le persone con PF tendono ad essere in buona salute generale.
- I sintomi principali includono vesciche o croste, che sono squamose e secche.
- Il trattamento è utile, ma la PF rimane una condizione cronica e recidivante.
Cos’è il PF?
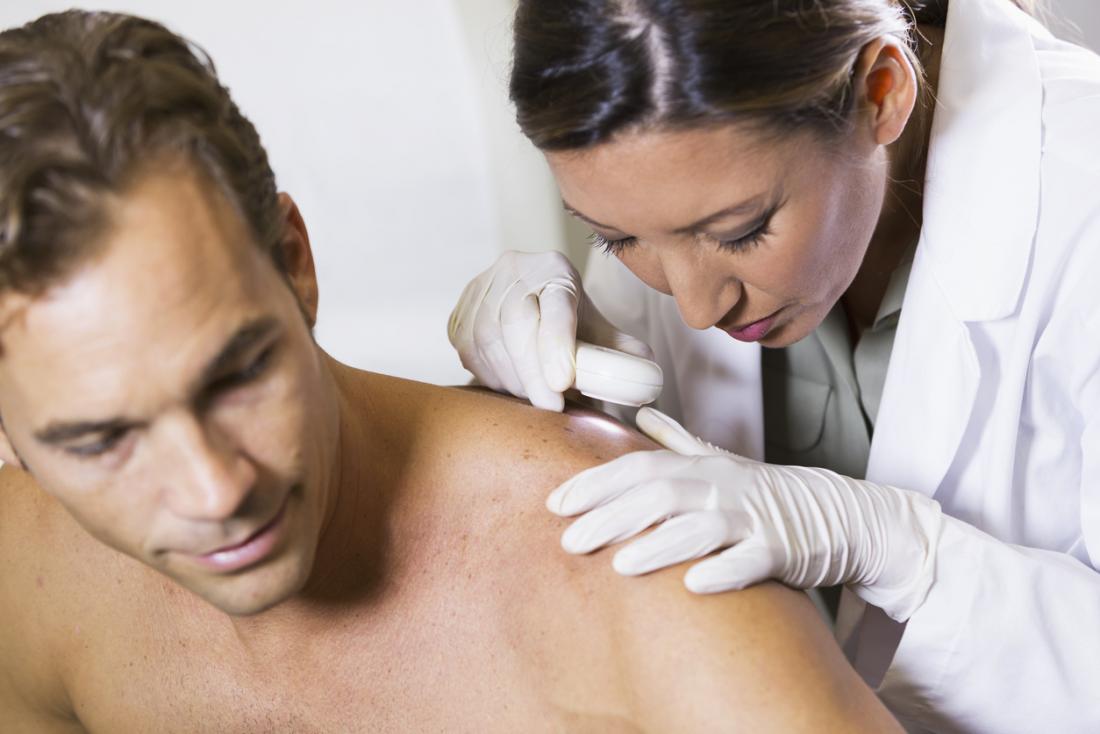
Nel pemfigo foliaceo, il sistema immunitario produce anticorpi che si legano a una proteina conosciuta come desmogleina-1, presente nei desmosomi, le giunzioni tra le cellule della pelle. Questo legame provoca la separazione delle cellule, portando alla formazione di vesciche e lesioni cutanee.
Sintomi
A differenza di altre forme di pemfigo, i sintomi del pemfigo foliaceo non interessano generalmente le mucose, come quelle della bocca o degli occhi. I sintomi principali includono:
- Piccole vesciche cutanee piene di liquido, che si manifestano tipicamente sul viso, sul cuoio capelluto o sul tronco.
- Vesciche che si rompono, causando ulcere, tasche o cicatrici nella pelle.
- Chiazze squamose, infiammate e dolorose che si sviluppano in seguito alla rottura delle vesciche. Alcuni pazienti possono notare i sintomi solo dopo che le vesciche sono scoppiate.
- Bruciore, dolore e prurito nel sito delle vesciche.
- Infezioni cutanee croniche conseguenti a bolle rotte e irritate.
Le vesciche e le lesioni cutanee possono destare preoccupazione, ma non indicano necessariamente la presenza di altre patologie. Sebbene il pemfigo di per sé non sia letale, le gravi vesciche possono esporre la pelle a infezioni pericolose, che possono diventare gravi se non trattate.
I segni di un’infezione cutanea includono:
- Pus in una ferita cutanea;
- Dolore intenso nel sito di una bolla;
- Strisce rosse che si irradiano da una lesione;
- Febbre;
- Stanchezza;
- Nausea.
Le cause
La causa esatta del pemfigo foliaceo rimane in parte sconosciuta, ma i ricercatori hanno identificato sia fattori genetici che ambientali come fattori chiave. Le persone predisposte geneticamente possono sviluppare la malattia in seguito a determinati trigger ambientali.
Alcuni fattori che possono aumentare il rischio di sviluppare PF includono:
- Etnia e posizione geografica: le persone originarie del sud-est europeo, del Medio Oriente e dell’India, così come gli ebrei ashkenaziti, sono più suscettibili al pemfigo.
- Sesso: le donne hanno una maggiore probabilità di sviluppare il PF rispetto agli uomini.
- Farmaci: alcuni farmaci antinfiammatori, in particolare quelli contenenti zolfo, possono scatenare la PF. Smettere di assumerli può portare a una remissione nel 50% dei casi.
- Esposizione al sole: la PF può manifestarsi dopo esposizioni solari intense o scottature.
- Punture di insetti: in Sud America, un virus trasmesso da insetti chiamato fogo selvagem (V) può attivare la malattia.
Diagnosi
Le manifestazioni del pemfigo sono così evidenti che è difficile non notarli. La loro localizzazione sul cuoio capelluto, sul viso e sul tronco le rende distintive rispetto ad altre patologie cutanee. Per confermare la diagnosi, il medico può:
- Eseguire una biopsia: prelevando un piccolo campione di tessuto da una bolla, il medico può esaminare al microscopio per confermare la diagnosi.
- Effettuare una biopsia chimica: questo test prevede l’applicazione di sostanze chimiche sulla pelle per identificare il tipo di pemfigo responsabile delle vesciche.
- Analizzare il sangue per misurare i livelli di anticorpi anti-pemfigo: il campione viene solitamente prelevato da una vena nel braccio.
Un dermatologo effettuerà anche una storia clinica completa, per identificare possibili fattori scatenanti ambientali e verificare l’eventuale presenza di altre malattie autoimmuni. Sarà utile anche un’anamnesi familiare per valutare la predisposizione a tali disturbi.
Trattamento

Attualmente non esiste una cura definitiva per il pemfigo foliaceo. Non è chiaro perché alcune persone sperimentino remissioni mentre altre continuino a manifestare episodi gravi anche durante le cure. Una volta che i sintomi si manifestano, ci si espone a un rischio maggiore di recidive.
Le epidemie possono essere persistenti per alcuni, mentre altri possono vivere periodi di guarigione seguiti da ricadute. Le opzioni di trattamento includono:
- Identificazione e rimozione dei fattori scatenanti: poiché lo stress può attivare le epidemie, ridurre lo stress può contribuire a mantenere i sintomi sotto controllo. Allo stesso modo, l’interruzione di farmaci che inducono PF può portare a una diminuzione delle vesciche.
- Farmaci steroidei: come il prednisone, utili per rallentare la progressione della malattia, ma con effetti collaterali significativi, come aumento di peso e cambiamenti dell’umore, necessitano di monitoraggio medico attento.
- Ricovero ospedaliero: nei casi gravi, può essere necessario il ricovero per prevenire o trattare infezioni.
- Immunosoppressori: questi farmaci riducono l’attività del sistema immunitario, ma possono aumentare il rischio di infezioni e richiedere cambiamenti nello stile di vita.
- Antibiotici: utilizzati per combattere infezioni conseguenti a lesioni.
- Farmaci anti-infiammatori: possono ridurre l’infiammazione e trattare diverse malattie autoimmuni, compresa la PF.
- Farmaci biologici: agenti innovativi che hanno mostrato risultati promettenti, come nel caso del Rituximab, che ha portato alla remissione nell’86% dei pazienti in trial clinici.
Le persone con pemfigo foliaceo possono condurre una vita relativamente normale, ma potrebbero dover prendersi delle pause dal lavoro o dalla scuola per trattamenti o per gestire lo stress. È possibile anche sperimentare effetti collaterali legati ai farmaci, oltre a problemi di ansia o depressione e preoccupazioni legate all’aspetto della pelle.
Altri tipi di pemfigo
Il pemfigo foliaceo è parte di un gruppo di malattie che comprende anche:
- Pemfigo volgare: la forma più comune di pemfigo negli Stati Uniti, che colpisce più frequentemente le mucose, inclusa la bocca.
- Pemfigo vegetans: una variante del pemfigo volgare, con lesioni che si sviluppano sotto le ascelle e nell’inguine.
- Pemfigo IgA: causato da un anticorpo IgA, produce vesciche meno gravi, ma piene di pus.
- Pemfigo paraneoplastico: una forma rara che si presenta in pazienti oncologici, causando infiammazione delle mucose orali e oculari, oltre a gravi complicazioni polmonari.
Prospettive recenti e ricerche del 2024
Negli ultimi anni, la ricerca sul pemfigo foliaceo ha fatto significativi passi avanti. Studi recenti evidenziano l’importanza di una diagnosi tempestiva e di una gestione personalizzata della malattia. È stato dimostrato che l’uso di terapie biologiche mirate, come il Rituximab, non solo migliora i tassi di remissione, ma riduce anche la necessità di trattamenti steroidei a lungo termine, minimizzando gli effetti collaterali.
Inoltre, nuove indagini hanno messo in luce il ruolo dei fattori ambientali e dello stile di vita nella gestione della PF. Ad esempio, la riduzione dello stress e l’adozione di una dieta equilibrata possono influenzare positivamente l’andamento della malattia.
Statistiche recenti indicano che circa il 70% dei pazienti che ricevono un trattamento tempestivo e adeguato riportano un miglioramento significativo dei sintomi entro sei mesi dalla diagnosi. Queste informazioni sono fondamentali per sensibilizzare i medici e i pazienti riguardo all’importanza della prevenzione e della gestione attiva della malattia.