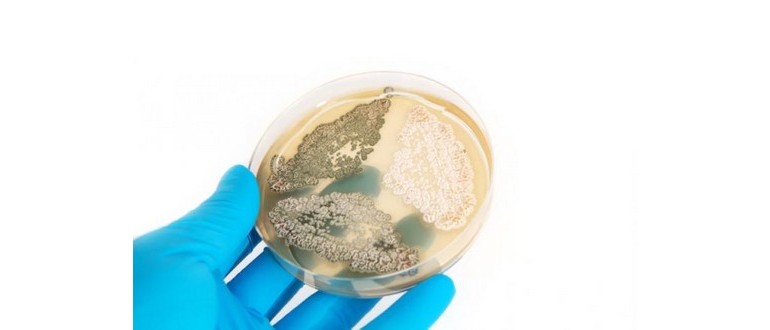
Le penicilline sono un gruppo di antibiotici fondamentali, utilizzati per combattere una vasta gamma di infezioni batteriche. Derivanti da funghi, possono essere assunti sia per via orale che tramite iniezioni, dimostrando una grande versatilità terapeutica.
La penicillina ha salvato milioni di vite da quando è stata scoperta. Nel 2010, oltre 7,3 miliardi di unità standard di penicillina (in forma di pillole, capsule o fiale) sono stati consumati in tutto il mondo.
Essendo stati i primi farmaci antibatterici utilizzati dai medici, le penicilline colpiscono un ampio assortimento di batteri. La loro scoperta e la successiva produzione hanno trasformato radicalmente il panorama della medicina moderna.
Fatti veloci sulla penicillina
Ecco alcuni punti chiave sulla penicillina. Maggiori dettagli e informazioni di supporto sono nell’articolo principale.
- La penicillina è stato il primo antibiotico ad essere usato in medicina.
- Esistono numerosi ceppi di penicillina utilizzati per diverse applicazioni mediche.
- Alexander Fleming è accreditato della scoperta della penicillina.
- La penicillina agisce interferendo con le pareti cellulari dei batteri.
- Meno dell’1% delle persone è pericolosamente allergico alla penicillina.
Storia
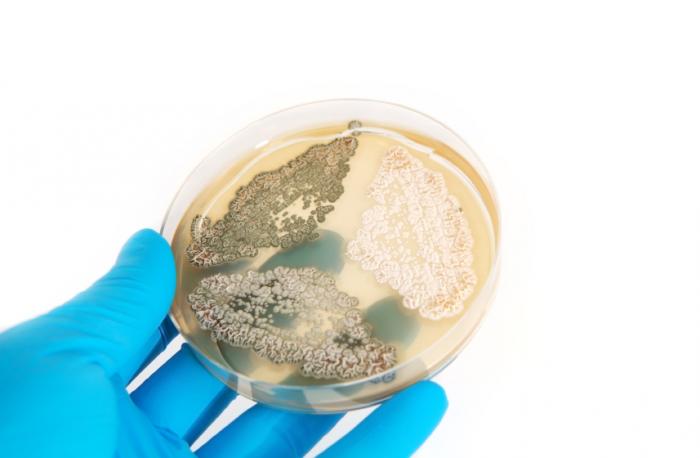
La scoperta delle proprietà antibiotiche della penicillina è attribuita ad Alexander Fleming. La leggenda narra che, nel settembre del 1928, tornò nel suo laboratorio e trovò una capsula di Petri contenente batteri contaminata da muffa blu-verde.
Notò un anello chiaro attorno alla muffa, in cui i batteri non erano cresciuti. Questa intuizione portò alla creazione di uno dei farmaci più utilizzati nella storia della medicina.
Nel marzo del 1942, Anne Miller divenne la prima civile a ricevere un trattamento efficace con penicillina, dopo aver quasi perso la vita a causa di un’infezione massiva seguita a un aborto spontaneo.
Sebbene Fleming sia spesso celebrato come l’inventore del primo antibiotico, fu necessaria una considerevole quantità di ricerca per rendere la penicillina un farmaco comunemente utilizzato e prezioso come è oggi.
La maggior parte di questo lavoro fu svolto da scienziati con laboratori ben attrezzati e una più profonda comprensione della chimica. Il dott. Howard Florey, il dott. Norman Heatley e il dott. Ernst Chain condussero i primi studi mirati sulla penicillina.
È interessante notare che, con notevole lungimiranza, Fleming avvertì durante il suo discorso di accettazione del premio Nobel che l’uso eccessivo di penicillina avrebbe potuto portare, un giorno, alla resistenza batterica.
Funzione
La penicillina esercita il suo effetto distruggendo indirettamente le pareti cellulari dei batteri. Agisce sui peptidoglicani, una componente essenziale della struttura batterica.
I peptidoglicani conferiscono stabilità alle pareti cellulari, impedendo l’ingresso di liquidi e particelle esterne. Formano una rete attorno alla membrana plasmatica dei batteri.
Quando un batterio si divide, si aprono dei piccoli fori nelle sue pareti cellulari. Questi buchi vengono riempiti con nuovi peptidoglicani, a meno che non sia presente la penicillina.
Le penicilline ostacolano le proteine che uniscono i peptidoglicani, impedendo al batterio di riparare i buchi nella sua parete. La differenza di pressione tra l’interno del batterio e il fluido circostante provoca l’ingresso d’acqua nel buco, facendo esplodere il batterio.
Resistenza
Contrariamente a quanto si possa pensare, non è il paziente a sviluppare resistenza alla penicillina, ma i batteri stessi.
Questi microrganismi esistono da miliardi di anni e hanno sviluppato una notevole capacità di adattamento. Inoltre, si riproducono rapidamente, il che facilita il verificarsi di cambiamenti genetici.
I batteri possono sviluppare resistenza alla penicillina in tre modi principali:
- Produzione di penicillinasi – alcuni batteri producono enzimi come la beta-lattamasi, che degradano la penicillina. Questa capacità si trasmette tra i batteri tramite plasmidi, un processo simile alla riproduzione sessuale.
- Modifiche strutturali – alcuni batteri alterano la loro parete di peptidoglicano affinché la penicillina non possa più legarsi ad essa.
- Efflusso attivo – altri batteri sviluppano sistemi per espellere la penicillina, utilizzando pompe di efflusso per rimuovere sostanze dalla cellula, inclusa la penicillina stessa.
Effetti collaterali
Ecco alcuni degli effetti collaterali che possono manifestarsi durante l’uso della penicillina:
Gli effetti indesiderati più comuni includono:

- Prurito e secrezioni vaginali, spesso causati da infezioni fungine o vaginosi batterica.
- Mal di bocca e lingua, a volte con la presenza di chiazze bianche.
- Diarrea.
- Mal di testa.
Tra gli effetti collaterali meno comuni si segnalano:
- Mancanza di respiro o respiro irregolare.
- Dolori articolari.
- Vertigini improvvise e svenimenti.
- Gonfiore e arrossamento del viso.
- Eruzioni cutanee e orticaria.
- Pelle squamosa e rossa.
Infine, tra gli effetti collaterali rari, si possono riscontrare:
- Ansia, paura o confusione.
- Senso di morte imminente.
- Allucinazioni.
- Ingiallimento della pelle e degli occhi.
- Gola infiammata.
- Sanguinamento insolito.
- Diarrea e minzione ridotta.
- Convulsioni.
- Crampi addominali e nausea.
Rischi
Sebbene le penicilline siano ampiamente utilizzate, ci possono essere problemi o controindicazioni:
- Allattamento – le madri che allattano possono trasferire piccole quantità di penicillina ai loro bambini, provocando reazioni allergiche o infezioni.
- Interazioni – alcuni farmaci possono interagire con la penicillina; è fondamentale consultare un medico prima di assumerli insieme.
- Problemi di sanguinamento – alcune penicilline, come carbenicillina e piperacillina, possono peggiorare i problemi di sanguinamento preesistenti.
- Contraccettivi orali – le penicilline possono ridurre l’efficacia dei contraccettivi orali, aumentando il rischio di gravidanza.
- Fibrosi cistica – i pazienti con questa condizione possono avere una maggiore incidenza di febbre e eruzioni cutanee durante il trattamento con piperacillina.
- Malattia renale – i pazienti con problemi renali hanno un rischio maggiore di effetti collaterali.
- Metotrexato – la penicillina può interferire con l’eliminazione di questo farmaco, aumentando il rischio di complicazioni.
- Fenilchetonuria – alcune compresse di amoxicillina contengono aspartame, pericoloso per chi soffre di questa malattia.
- Problemi gastrointestinali – i pazienti con precedenti di ulcere o malattie intestinali possono sviluppare colite durante il trattamento con penicillina.
Allergia alla penicillina
Alcune persone possono sviluppare allergie alla penicillina. Le reazioni allergiche più comuni includono orticaria, respiro sibilante e gonfiore, specialmente del viso. Circa il 10% delle persone riporta un’allergia alla penicillina, ma la cifra reale è più vicina all’1%, con solo lo 0,03% che mostra reazioni potenzialmente letali.
Alcol e penicillina
Sebbene l’alcol non interagisca direttamente con la penicillina, potrebbe influenzarne l’efficacia. Pertanto, non è consigliabile consumare alcolici durante il trattamento con penicillina.
L’alcol e la penicillina possono condividere effetti collaterali, come vertigini e nausea, quindi insieme potrebbero accentuare questi sintomi. Inoltre, alcuni antibiotici, come metronidazolo e tinidazolo, possono avere interazioni gravi con l’alcol.
La penicillina ha salvato innumerevoli vite durante la sua straordinaria carriera medica. Tuttavia, i clinici moderni sono preoccupati per la crescente resistenza agli antibiotici. Solo il tempo dirà come gli antibiotici del futuro affronteranno questo problema critico.
Con i continui progressi nella medicina, ogni giorno può portare a nuove scoperte. Come disse Fleming: «A volte si trova ciò che non si sta cercando».
Nuove Scoperte e Ricerche nel 2024
Recenti studi del 2024 hanno evidenziato l’importanza della penicillina nella lotta contro le infezioni batteriche resistenti. Una ricerca pubblicata su «The Lancet» ha dimostrato che l’uso mirato della penicillina, abbinato a terapie combinatorie, può ridurre significativamente il rischio di sviluppare resistenza nei pazienti. Gli scienziati stanno anche esplorando nuove formulazioni di penicillina che aumentano la sua efficacia contro i batteri multiresistenti.
Inoltre, un altro studio ha evidenziato l’importanza di un monitoraggio attento delle reazioni allergiche, suggerendo che molti casi diagnosticati di allergia alla penicillina potrebbero in realtà non essere veri, portando a un uso non necessario di antibiotici alternativi.
Queste scoperte sottolineano l’importanza di un uso responsabile e informato della penicillina, nonché la necessità di ulteriori ricerche per garantire che rimanga un pilastro della terapia antibiotica nel futuro. Con un approccio proattivo, possiamo affrontare le sfide legate alla resistenza agli antibiotici e migliorare i risultati per i pazienti.