Le piaghe da decubito possono colpire le persone che trascorrono lunghi periodi in una posizione statica, ad esempio a causa di paralisi, malattie, vecchiaia o fragilità. Queste ulcere, note anche come ulcere da decubito, si sviluppano quando si verifica una pressione prolungata su una specifica area del corpo, spesso a causa di frizione o pressione non controllata.
Chi non può effettuare anche i minimi movimenti è particolarmente vulnerabile a queste lesioni. Sebbene possano manifestarsi in qualsiasi parte del corpo, le zone più a rischio sono quelle in prossimità delle prominenze ossee, come gomiti, ginocchia, talloni, coccige e caviglie.
È importante sapere che le piaghe da decubito sono curabili, ma se non vengono trattate tempestivamente, possono portare a complicazioni gravi e potenzialmente fatali.
Negli Stati Uniti, la prevalenza delle piaghe da decubito nelle unità di terapia intensiva è stimata tra il 16,6% e il 20,7%.
Fatti veloci su piaghe da decubito
Ecco alcuni punti chiave sulle piaghe da decubito:
- Colpiscono frequentemente le persone con mobilità limitata.
- Le aree ossee del corpo sono le più vulnerabili.
- Le piaghe si sviluppano gradualmente, quindi una diagnosi precoce è fondamentale per un trattamento efficace.
- Muovere frequentemente i pazienti è essenziale per la prevenzione delle piaghe da decubito.
Trattamento

Il trattamento delle ulcere da pressione può essere complesso. È poco probabile che una ferita aperta guarisca rapidamente; anche quando avviene la guarigione, potrebbe essere irregolare a causa dei danni ai tessuti cutanei e sottostanti.
Le ulcere meno gravi possono guarire in poche settimane con un trattamento appropriato, mentre quelle più gravi potrebbero necessitare di un intervento chirurgico.
Ecco i passaggi fondamentali per il trattamento:
- Rimuovere la pressione dalla piaga spostando il paziente o utilizzando cuscini di supporto.
- Pulire la ferita: le piccole ferite possono essere lavate delicatamente con acqua e sapone neutro. Le piaghe aperte devono essere pulite con una soluzione salina ad ogni cambio di medicazione.
- Controllare l’incontinenza il più possibile.
- Rimuovere il tessuto morto: la ferita non guarisce correttamente se è presente tessuto necrotico o infetto, quindi è necessario eseguire il debridement.
- Applicare medicazioni: queste proteggono la ferita e accelerano il processo di guarigione, alcune medicazioni sono specifiche per prevenire infezioni.
- Utilizzare antibiotici per via orale o topica per trattare eventuali infezioni.
Nelle fasi iniziali, è possibile trattare le ulcere a casa, ma quelle più gravi richiedono la supervisione di un operatore sanitario.
Terapia con ferita a pressione negativa
La terapia assistita da vuoto consiste nell’applicare un tubo di aspirazione alla piaga da decubito, che rimuove l’umidità dall’ulcera, migliorando significativamente il tempo di guarigione e riducendo il rischio di infezione.
In media, le ferite trattate in questo modo guariscono in circa sei settimane, riducendo al contempo i costi associati al trattamento.
Chirurgia
In alcuni casi, le piaghe da decubito possono diventare così gravi da richiedere un intervento chirurgico. Questo ha l’obiettivo di pulire la piaga, trattare o prevenire l’infezione, ridurre la perdita di liquidi e prevenire ulteriori complicazioni.
La chirurgia comporta l’uso di un innesto di tessuto (muscoli, pelle o altro) per coprire la ferita e proteggere le strutture sottostanti.
Fasi
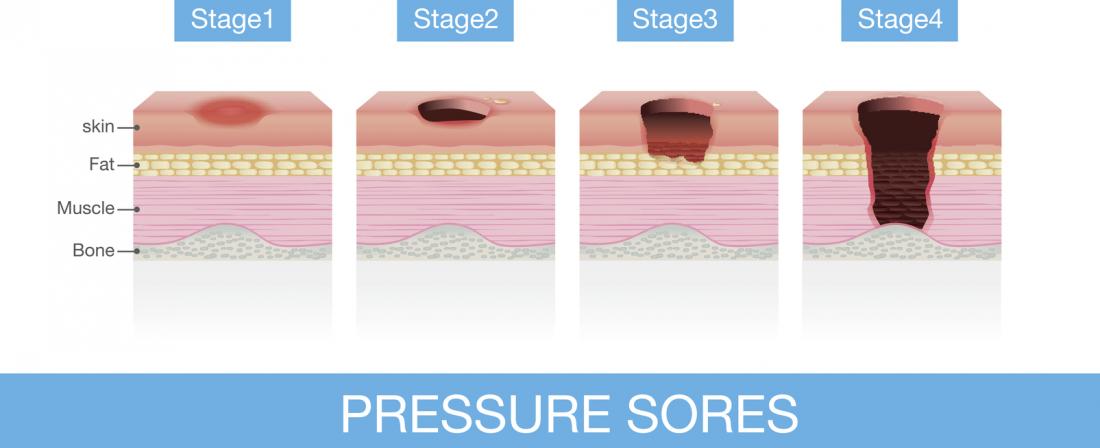
Le piaghe da decubito si sviluppano in quattro fasi:
- La pelle appare rossa e calda al tatto, con possibile prurito.
- Può comparire una ferita aperta o una vescica, con la pelle circostante scolorita.
- Si sviluppa un aspetto crateriforme a causa del danno ai tessuti sottostanti.
- Grave danno a pelle e tessuti, con possibile esposizione di muscoli, ossa e tendini.
Una ferita infetta richiede più tempo per guarire e l’infezione può diffondersi ad altre parti del corpo.
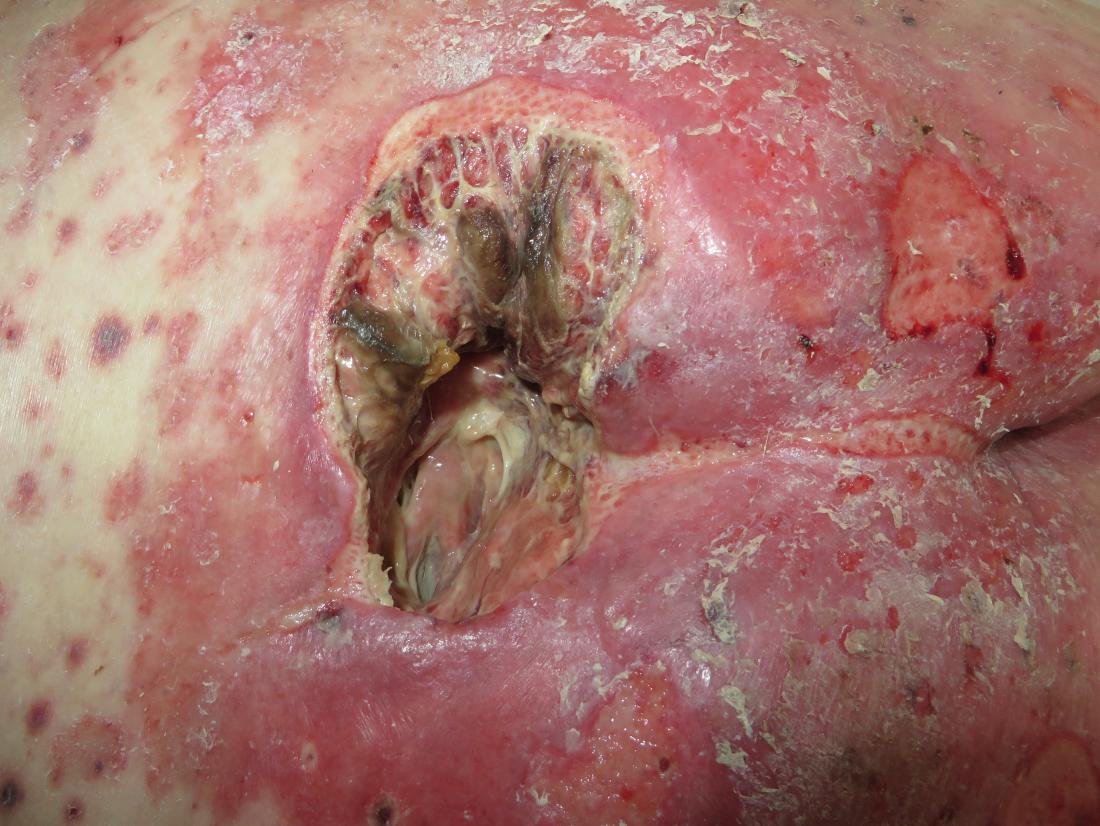
Immagini
Avvertenza: le seguenti immagini sono grafiche:
Malattia da pressione necrotica in stadio iniziale
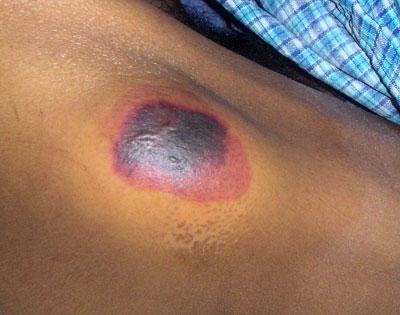
Dolore da pressione allo stadio iniziale
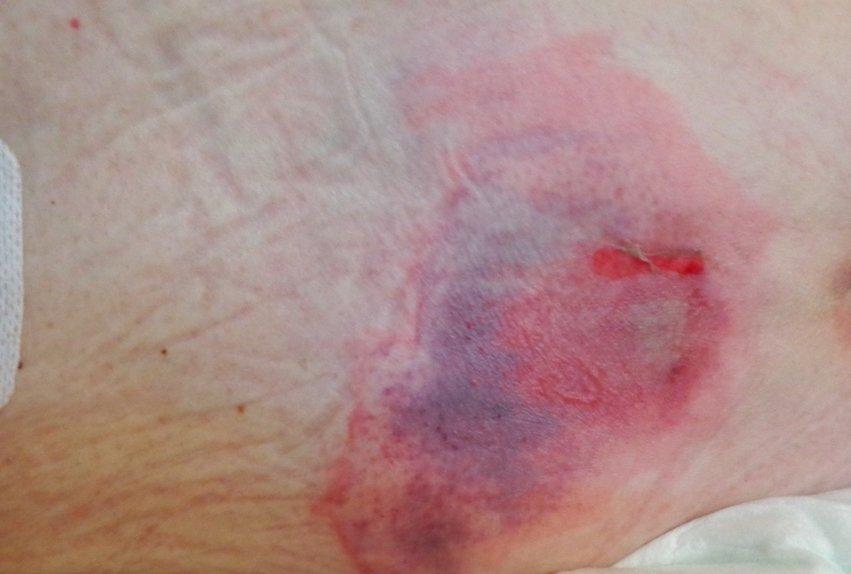
Dolore da stadio 4 in pressione
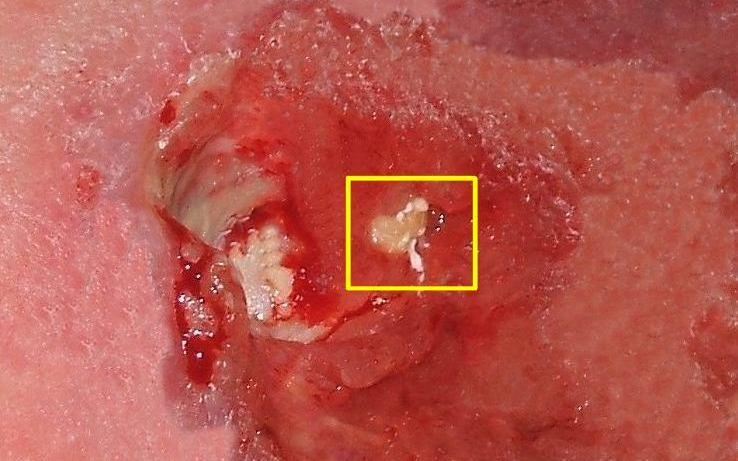
Grave mal di pressione
Prevenzione
Anche con una assistenza medica e infermieristica di alta qualità, le piaghe da decubito possono essere difficili da prevenire, specialmente nei pazienti più vulnerabili. È sempre più facile prevenire le piaghe che curarle, ma anche questo può risultare complesso.
Ecco alcuni suggerimenti per ridurre il rischio di sviluppare piaghe da decubito:
- Spostare il paziente almeno ogni 15 minuti per coloro che utilizzano la sedia a rotelle e ogni 2 ore per le persone a letto.
- Effettuare ispezioni quotidiane della pelle.
- Mantenere la pelle sana e asciutta.
- Seguire una dieta equilibrata, che favorisca la salute generale e la guarigione delle ferite.
- Eliminare il fumo.
- Eseguire esercizi, anche a letto con assistenza, per migliorare la circolazione.
È fondamentale che i pazienti segnalino eventuali piaghe da decubito al proprio operatore sanitario. Un fisioterapista può fornire indicazioni sulle posizioni più sicure per prevenire le piaghe.
Le cause
Chi rimane in una posizione per lungo tempo senza poter cambiare postura è a rischio di sviluppare piaghe da decubito. Queste ulcere possono svilupparsi rapidamente e risultare difficili da curare.
La pressione costante può compromettere la circolazione sanguigna nelle aree vulnerabili del corpo. Senza un adeguato apporto di sangue, i tessuti possono necrotizzarsi.
Secondo la Johns Hopkins Medicine, può insorgere una piaga se la circolazione sanguigna viene interrotta per più di 2-3 ore.
Le ulcere da pressione sono solitamente causate da:
Pressione continua: se la pelle è sottoposta a pressione da un lato e l’osso dall’altro, i tessuti cutanei e sottostanti potrebbero non ricevere sangue sufficiente.
Attrito: nei pazienti con pelle fragile e ridotta circolazione, il movimento può danneggiare la pelle, aumentando il rischio di ulcere.
Cesoia: quando la pelle si muove in una direzione mentre l’osso sottostante si muove in un’altra, si crea un rischio di lesioni. Questo può accadere, ad esempio, se un paziente scivola da un letto o se la parte superiore del letto è inclinata eccessivamente.
Il tessuto danneggiato può infettarsi, portando a complicanze gravi.
Sintomi
Le ulcere da pressione possono colpire pazienti che non possono muoversi a causa di paralisi, malattie o età avanzata.
I pazienti in sedia a rotelle presentano un rischio maggiore di sviluppare piaghe da decubito in queste aree:
- glutei e coccige
- colonna vertebrale
- scapole
- parte posteriore delle braccia o delle gambe
I pazienti allettati sono particolarmente a rischio nelle aree ossee del corpo, come caviglie, talloni, spalle e coccige.
Fattori di rischio

Le ulcere da pressione sono più comuni tra coloro che:
- sono immobilizzati a causa di lesioni, malattie o sedazione
- hanno lesioni del midollo spinale a lungo termine
I pazienti con lesioni spinali o condizioni neuropatiche, come il diabete, possono avere una sensazione ridotta e non accorgersi delle piaghe, continuando a restare in posizioni dannose.
I fattori di rischio includono:
- Età avanzata, poiché la pelle diventa più sottile e vulnerabile nel tempo.
- Percezione del dolore ridotta, ad esempio a causa di lesioni spinali.
- Scarsa circolazione sanguigna, legata a diabete, malattie vascolari, fumo e compressione.
- Dieta inadeguata, in particolare carente di proteine, vitamina C e zinco.
- Consapevolezza mentale ridotta, che può limitare la capacità del paziente di adottare misure preventive.
- Incontinenza di urina o feci, che può portare a umidità prolungata della pelle, aumentando il rischio di lesioni.
Un indice di massa corporea (BMI) basso o alto può aumentare il rischio. Le persone con un peso corporeo ridotto hanno meno protezione attorno alle ossa, mentre quelle obese possono sviluppare piaghe in aree insolite. Studi dimostrano che le persone con un BMI tra 30 e 39,9 hanno un rischio 1,5 volte maggiore di sviluppare ulcere da pressione.
Complicazioni
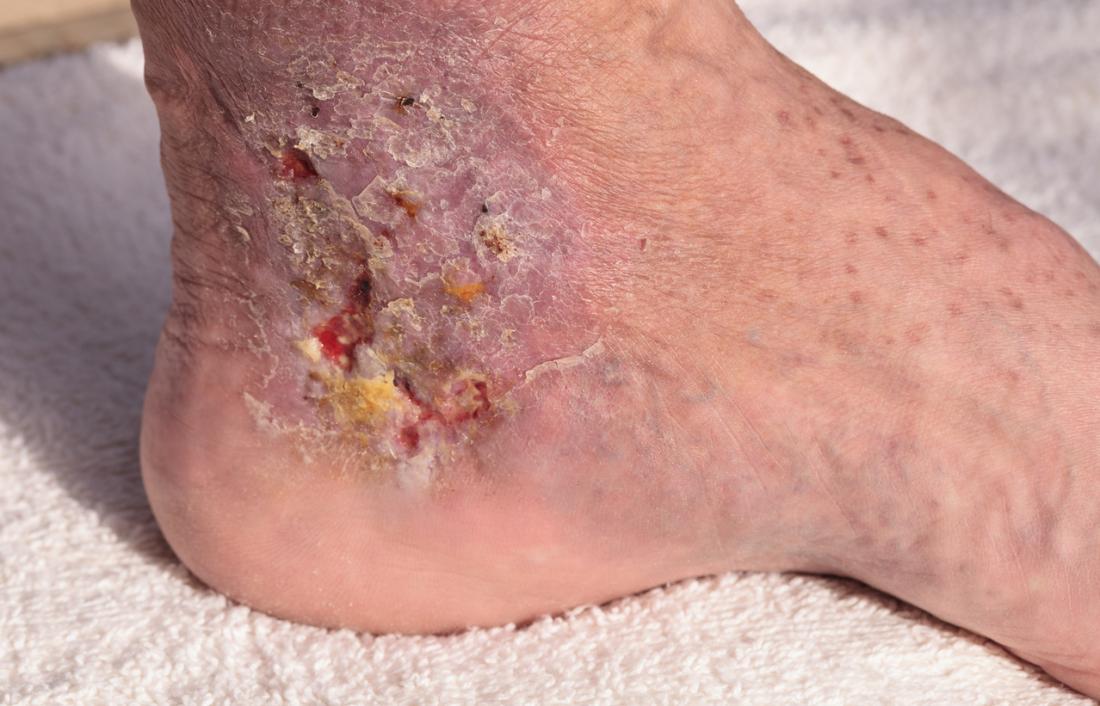
Senza un trattamento adeguato, le piaghe da decubito possono portare a complicazioni gravi.
La cellulite è un’infezione batterica potenzialmente letale della pelle, che può estendersi dallo strato superficiale a quello più profondo. Questa condizione può causare setticemia e diffondersi in altre parti del corpo.
Se un’ulcera da pressione si diffonde a ossa o articolazioni, possono insorgere infezioni, causando danni ai tessuti e riducendo la funzionalità dell’arto.
La sepsi è un’altra complicazione grave, in cui i batteri entrano nel flusso sanguigno dalle ferite, specialmente quelle avanzate, portando a shock e insufficienza d’organo.
C’è anche un rischio maggiore di sviluppare tumori aggressivi delle cellule squamose della pelle in pazienti con piaghe da decubito.
Prospettiva
Le piaghe da decubito di stadio 2 possono guarire in un periodo compreso tra 1 e 6 settimane, mentre le ulcere di stadio 3 o 4 possono richiedere diversi mesi, o addirittura non guarire mai, specialmente in persone con patologie croniche.
Con misure preventive adeguate, pazienti e operatori sanitari possono ridurre significativamente il rischio di sviluppare ulcere da pressione.
Ricerca recente e aggiornamenti 2024
Nel 2024, la ricerca sulle piaghe da decubito ha fatto significativi progressi, evidenziando l’importanza di approcci preventivi e terapeutici innovativi. Sono stati condotti studi clinici che hanno dimostrato l’efficacia di nuovi materiali per medicazioni, che non solo accelerano la guarigione ma riducono anche il rischio di infezioni. Inoltre, si è constatato che l’implementazione di protocolli di mobilizzazione precoce nei pazienti a rischio ha portato a una diminuzione del tasso di insorgenza delle piaghe da decubito.
Statistiche recenti indicano che l’adozione di tecnologie di monitoraggio avanzate, come i sensori di pressione e i dispositivi indossabili, può migliorare significativamente la gestione dei pazienti a rischio. Questi dispositivi consentono di monitorare costantemente le aree a rischio, fornendo avvisi in tempo reale agli operatori sanitari. Ciò rappresenta una vera e propria rivoluzione nella prevenzione delle piaghe da decubito, con potenziali benefici in termini di salute e costi per il sistema sanitario.
Infine, è fondamentale educare i caregiver e i familiari sui segni precoci delle piaghe da decubito e sulle tecniche di prevenzione. La formazione continua e l’aggiornamento delle pratiche cliniche sono essenziali per affrontare efficacemente questa problematica che, sebbene difficile, è sempre più prevenibile.









