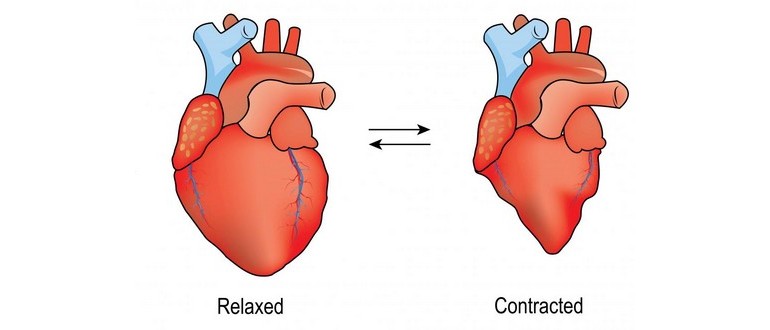
I termini diastole e sistole si riferiscono ai momenti in cui i muscoli cardiaci si rilassano e si contraggono. L’equilibrio tra diastole e sistole determina la pressione sanguigna di una persona.
Il cuore è una pompa vitale, fornendo sangue ricco di ossigeno a tutti i tessuti e organi del corpo. Il battito cardiaco è il risultato della contrazione e del rilassamento dei muscoli cardiaci.
Durante questo ciclo, il periodo di rilassamento è chiamato diastole, mentre il periodo di contrazione è noto come sistole.
In questo articolo, esploreremo come diastole e sistole si relazionano alla pressione sanguigna. Discuteremo anche la pressione sanguigna normale, insieme ai fattori di rischio e alle complicanze legate all’ipertensione (pressione alta) e all’ipotensione (pressione bassa).
Cosa sono diastole e sistole?
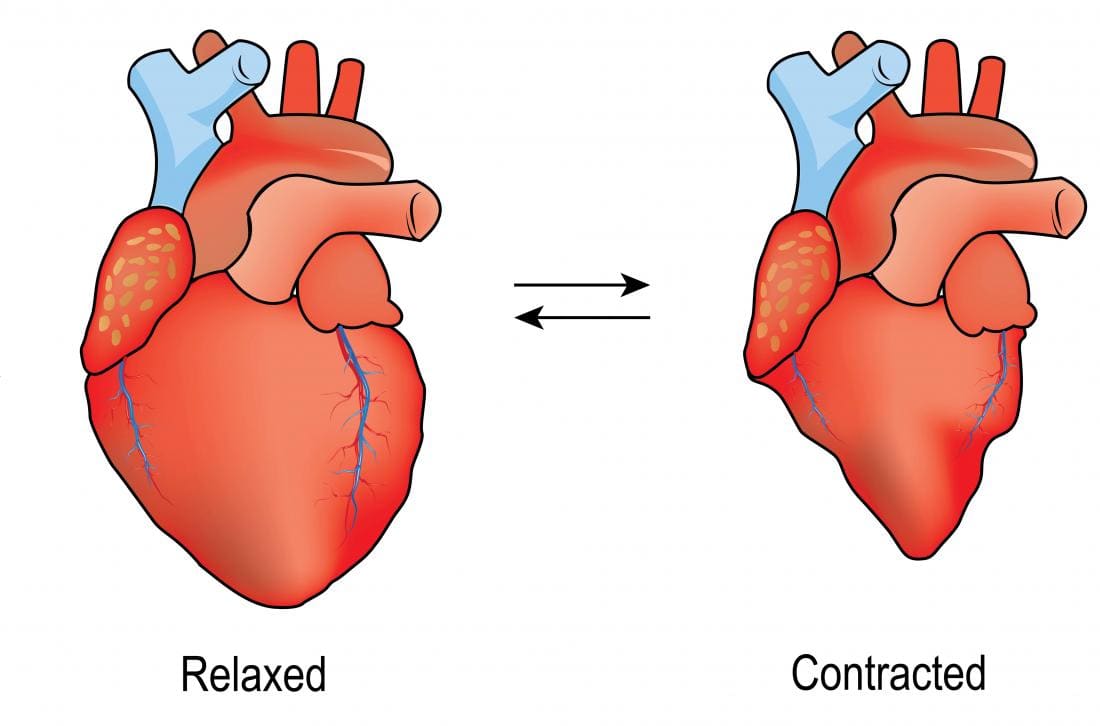
La diastole presenta le seguenti caratteristiche:
- La diastole è il momento in cui il muscolo cardiaco si rilassa.
- Quando il cuore si rilassa, le camere cardiache si riempiono di sangue e la pressione sanguigna diminuisce.
La sistole ha le seguenti caratteristiche:
- La sistole avviene quando il muscolo cardiaco si contrae.
- Durante la contrazione, il cuore spinge il sangue nei grandi vasi sanguigni del sistema circolatorio, distribuendolo a tutti gli organi e tessuti del corpo.
- Durante la sistole, la pressione sanguigna aumenta.
Le Differenze tra Diastole e Sistole
Il cuore è una pompa composta da quattro camere: due atri superiori e due ventricoli inferiori, suddivisi in un lato destro e uno sinistro.
Gli atri ricevono il sangue che entra nel cuore, mentre i ventricoli pompano il sangue verso il corpo.
Il ciclo cardiaco inizia con la contrazione degli atri, che spingono il sangue nei ventricoli, seguita dalla contrazione ventricolare, che espelle il sangue dal cuore.
Il sangue deossigenato torna al cuore attraverso il lato destro, viene pompato nei polmoni per l’ossigenazione e poi nel lato sinistro per essere distribuito.
La diastole e la sistole influenzano la pressione sanguigna in questo modo:
- Durante la sistole, la pressione sui vasi aumenta, nota come pressione sistolica.
- Durante la diastole, la pressione sanguigna scende, definita pressione diastolica.
Qual è una Pressione Sanguigna Sana?
Quando una persona riceve i risultati della pressione arteriosa, visualizza due numeri, espressi in millimetri di mercurio (mm Hg): il primo rappresenta la pressione sistolica, il secondo quella diastolica.
Le linee guida aggiornate nel 2017 dell’American College of Cardiology (ACC) classificano la pressione sanguigna come segue:
- Pressione sanguigna normale: sotto 120/80 mmHg
- Pressione arteriosa elevata: sistolica tra 120-129 e diastolica sotto 80
- Ipertensione di stadio 1: sistolica tra 130-139 o diastolica tra 80 e 89 mmHg
- Ipertensione di stadio 2: sistolica almeno 140 o diastolica almeno 90 mmHg
Queste linee guida potrebbero portare il 46% degli americani nella categoria di pressione alta.
Le misurazioni vengono sempre effettuate a riposo e in giorni diversi, note come letture della pressione sanguigna.
Pressione Sanguigna Alta e Bassa
La pressione sanguigna può diventare troppo alta o troppo bassa per diverse ragioni, e entrambe le condizioni possono avere gravi conseguenze sulla salute se non trattate.
Alta Pressione Sanguigna

L’ipertensione è una condizione in cui la pressione contro le pareti dei vasi sanguigni è anormalmente alta. Questa condizione può svilupparsi gradualmente nel tempo, spesso senza sintomi evidenti.
I seguenti fattori di rischio aumentano la probabilità di sviluppare ipertensione:
- Età: la pressione sanguigna tende ad aumentare con l’età.
- Genere: gli uomini tendono a sviluppare ipertensione prima dei 55 anni, mentre le donne dopo tale età.
- Origine etnica: l’ipertensione è più comune negli afro-americani.
- Storia familiare: avere parenti con ipertensione aumenta il rischio personale.
- Obesità: un maggior volume di sangue circola nei vasi, aumentando la pressione.
- Stile di vita: mancanza di attività fisica, fumo, consumo eccessivo di alcol e sale, e stress possono contribuire.
- Condizioni croniche: malattie renali, diabete e apnee notturne possono aumentare il rischio.
- Gravidanza: in alcuni casi, può indurre ipertensione.
Se non trattata, l’ipertensione può portare a gravi complicazioni, tra cui:
- Attacco di cuore.
- Ictus.
- Insufficienza cardiaca.
- Malattie delle arterie periferiche.
- Aneurisma.
- Malattia renale cronica.
Bassa Pressione Sanguigna
L’ipotensione è la condizione in cui la pressione sanguigna è anormalmente bassa.
Fattori di rischio per l’ipotensione includono:
- Età: le persone sopra i 65 anni possono sperimentare cali di pressione.
- Farmaci: alcuni farmaci per l’ipertensione possono causare ipotensione.
- Malattie: condizioni come il morbo di Parkinson e il diabete aumentano il rischio.
- Altri fattori: gravidanza, caldo e immobilità prolungata.
Chi presenta una lieve ipotensione può avvertire affaticamento o vertigini. Nei casi più gravi, può compromettere il flusso sanguigno agli organi vitali, causando confusione o sonnolenza e, in casi estremi, danni cerebrali o cardiaci.
Nuove Prospettive e Ricerche del 2024
Recenti studi del 2024 hanno evidenziato l’importanza di monitorare continuamente la pressione sanguigna. Un’analisi dei dati ha mostrato che il 60% degli adulti non è consapevole della propria condizione ipertensiva, aumentando il rischio di complicazioni a lungo termine.
Inoltre, nuove linee guida suggeriscono che anche una lieve elevazione della pressione dovrebbe essere monitorata più attentamente, poiché studi recenti indicano che anche valori borderline possono portare a eventi cardiovascolari significativi.
Le tecnologie indossabili per il monitoraggio della pressione sanguigna stanno guadagnando popolarità, offrendo un modo innovativo per tenere sotto controllo i valori in tempo reale, facilitando interventi precoci.
In conclusione, una maggiore consapevolezza e un monitoraggio proattivo sono essenziali per gestire la pressione sanguigna e prevenire complicazioni gravi. Se sospetti di avere problemi di pressione sanguigna, parlane con il tuo medico per valutare le opzioni di trattamento più adatte.