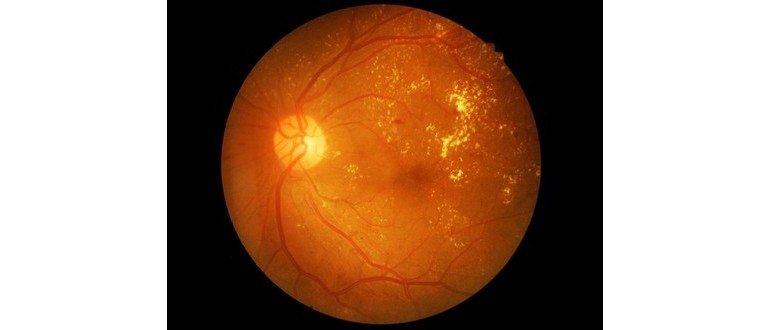
La retinopatia diabetica è un danno alla retina causato da complicanze del diabete mellito. Questa condizione può portare alla cecità se non trattata. Tuttavia, la cecità precoce dovuta alla retinopatia diabetica (RD) è di solito prevenibile con controlli regolari e una gestione efficace del diabete sottostante.
Fatti veloci sulla retinopatia diabetica:
- La retinopatia diabetica (DR) è il danno dei vasi sanguigni nella retina causato dal diabete.
- È la principale causa di cecità negli Stati Uniti.
- I sintomi includono visione offuscata, difficoltà nel percepire colori, floater e persino perdita totale della vista.
- Le persone con diabete dovrebbero effettuare controlli della vista almeno una volta all’anno per escludere la DR.
- Esistono interventi chirurgici alla retina che possono alleviare i sintomi, ma controllare il diabete e gestire i primi sintomi sono i modi più efficaci per prevenire la DR.
Cos’è la retinopatia diabetica?
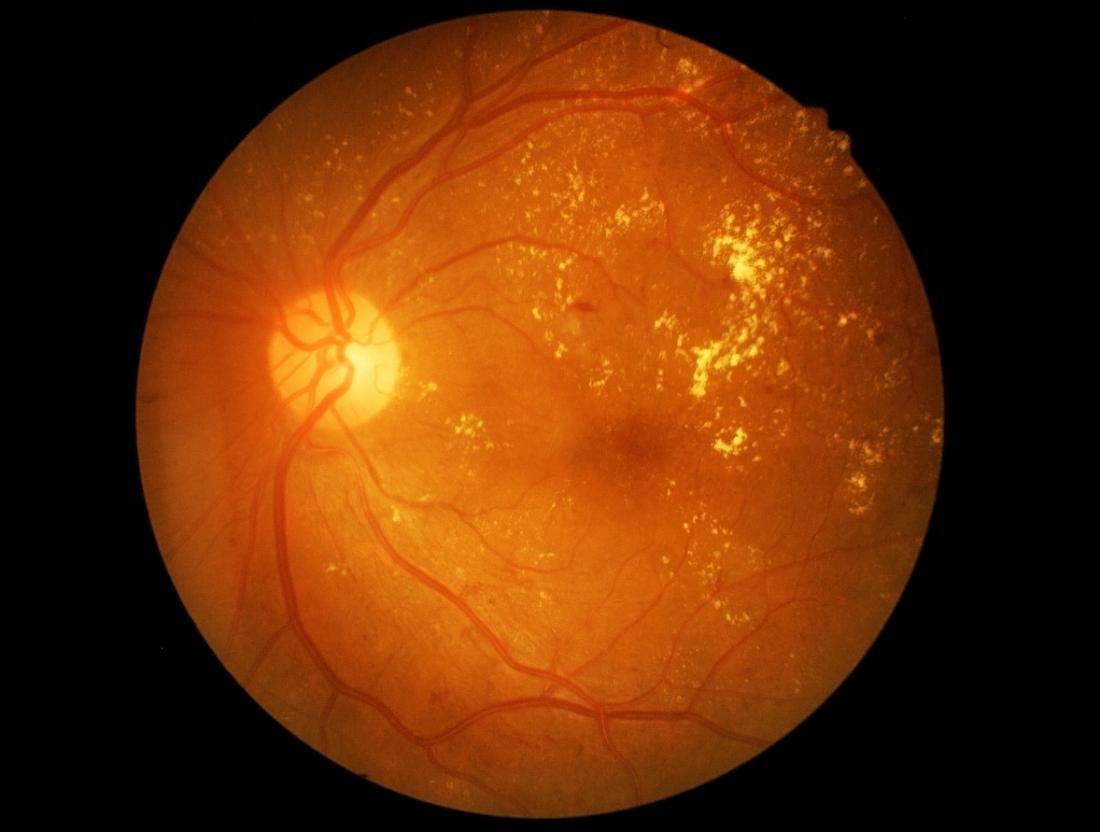
La DR è una complicanza del diabete e una delle principali cause di cecità negli Stati Uniti. La retina è una membrana sensibile alla luce che copre la parte posteriore dell’occhio.
Essa converte la luce in segnali che possono essere interpretati dal cervello, producendo immagini visive e permettendo così la funzione visiva nell’occhio umano. La retinopatia diabetica danneggia i vasi sanguigni all’interno del tessuto retinico, portando alla perdita di fluido e compromettendo la visione.
Esistono due tipi di DR:
- Retinopatia diabetica non proliferativa (NPDR): è la forma più lieve e di solito è asintomatica.
- Retinopatia diabetica proliferativa (PDR): è lo stadio più avanzato e si riferisce alla formazione di nuovi vasi sanguigni anormali nella retina.
Circa il 5,4% delle persone negli Stati Uniti di età superiore ai 40 anni ha DR, e a livello globale, circa un terzo delle 285 milioni di persone con diabete mostra segni di DR.
Sintomi
La retinopatia diabetica di solito non presenta sintomi durante le fasi iniziali. È spesso in uno stato avanzato quando i sintomi diventano evidenti. Talvolta, l’unico sintomo rilevabile è una perdita improvvisa e completa della vista.
Segni e sintomi di retinopatia diabetica possono includere:
- visione offuscata;
- deterioramento nella percezione dei colori;
- floaters, ovvero macchie trasparenti e incolori o corde scure che galleggiano nel campo visivo;
- chiazze o strisce che bloccano la visione;
- scarsa visione notturna;
- perdita improvvisa e totale della vista.
La DR colpisce di solito entrambi gli occhi. È fondamentale ridurre al minimo il rischio di perdita della vista. L’unico modo per le persone con diabete di prevenire la DR è partecipare a tutte le visite oculistiche programmate dal proprio medico.
Complicazioni
Le complicazioni associate alla retinopatia diabetica possono includere:
- Emorragia del vitreo: un vaso sanguigno appena formato può rompersi nel gel vitreo, impedendo alla luce di raggiungere la retina, con sintomi che vanno dalla perdita di vista alla sensibilità alla luce.
- Retina distaccata: il tessuto cicatriziale può separare la retina dalla parte posteriore dell’occhio, causando fluttuazioni nel campo visivo e gravi perdite visive.
- Glaucoma: la formazione di nuovi vasi sanguigni può bloccare il normale flusso di liquido nell’occhio, aumentando la pressione oculare e il rischio di danni al nervo ottico.
Cause e fattori di rischio
Chiunque soffra di diabete è a rischio di sviluppare retinopatia diabetica, ma il rischio aumenta se:
- non si controllano adeguatamente i livelli di zucchero nel sangue;
- si ha ipertensione;
- si ha un alto livello di colesterolo;
- si è in gravidanza;
- si fuma regolarmente;
- si ha una lunga storia di diabete.
Il danno ai vasi sanguigni che nutrono la retina è la causa principale della retinopatia diabetica. Livelli elevati di glucosio danneggiano questi vasi, limitando il flusso sanguigno. In fasi avanzate della condizione, i vasi sanguigni possono bloccarsi completamente, portando alla formazione di nuovi vasi sanguigni meno stabili, che possono rompersi e causare emorragie nel gel vitreo.
Queste emorragie possono formare cicatrici che possono separare la retina dall’occhio, portando a una retina distaccata. Con il progredire della DR, aumenta il rischio di perdita totale della vista.
Diagnosi
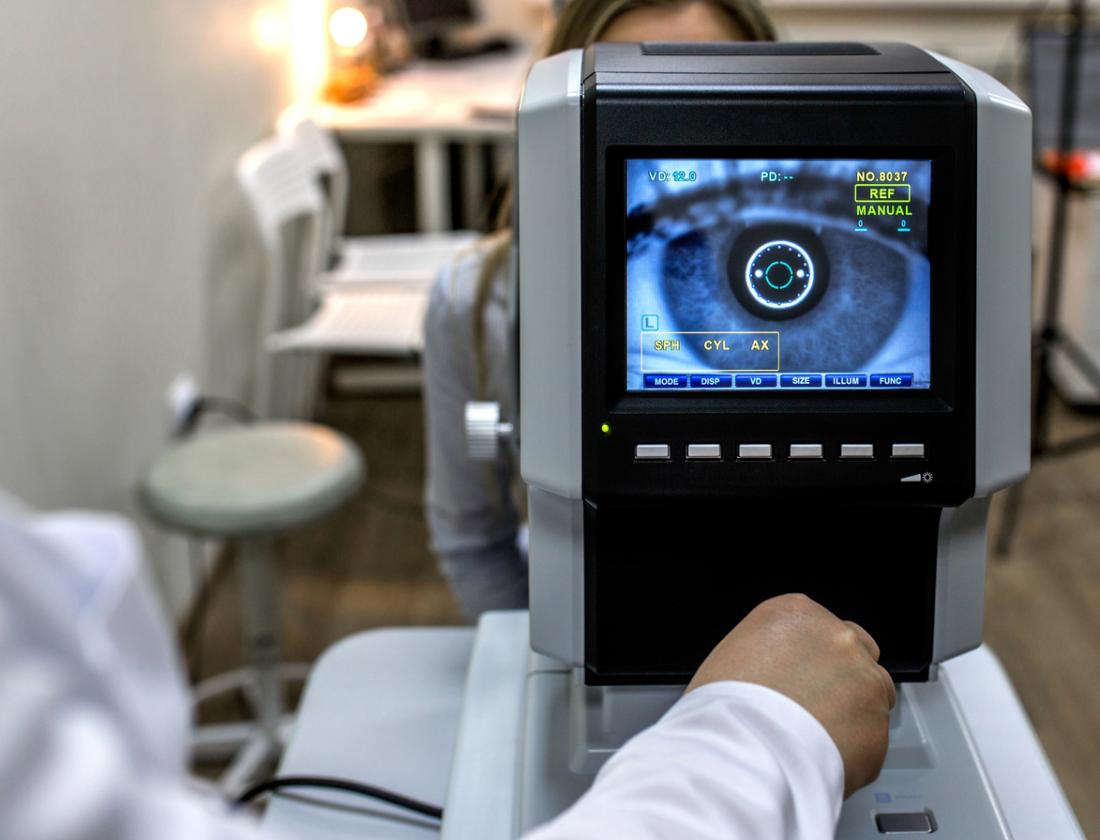
La retinopatia diabetica inizia generalmente senza cambiamenti evidenti nella visione. Tuttavia, un oftalmologo può rilevare segni della condizione. È fondamentale che le persone con diabete effettuino controlli oculistici almeno una o due volte l’anno, o secondo le indicazioni del medico.
I seguenti metodi sono comunemente utilizzati per diagnosticare la retinopatia diabetica:
- Esame oculistico dilatato, dove il medico utilizza gocce per dilatare le pupille e visualizzare l’interno dell’occhio;
- Angiografia con fluoresceina, un test per visualizzare i vasi sanguigni;
- Tomografia a coerenza ottica (OCT), che fornisce immagini dettagliate della retina.
Durante l’angiografia, una tintura viene iniettata in una vena e si osservano le immagini mentre circola attraverso l’occhio, determinando eventuali anomalie nei vasi sanguigni. L’OCT, invece, utilizza la luce per produrre immagini ad alta risoluzione della retina.
Opzioni di trattamento
Il trattamento della DR varia in base alla gravità e al tipo di DR, e alla risposta del paziente ai trattamenti precedenti. Nella NPDR, il medico può decidere di monitorare attentamente senza intervento immediato, mentre nella PDR potrebbe essere necessario un trattamento chirurgico.
Trattamento laser focale o fotocoagulazione
Questo trattamento viene eseguito in uno studio medico o in una clinica oculistica. Ustioni laser mirate possono sigillare le perdite dai vasi sanguigni anormali, aiutando a fermare l’emorragia e l’accumulo di liquido. Dopo il trattamento, la visione potrebbe apparire sfocata per 24 ore.
Trattamento laser a dispersione o fotocoagulazione pan-retinica
Ustioni laser vengono applicate alle aree lontane dalla macula, normalmente in più sessioni, per ridurre la formazione di nuovi vasi sanguigni anormali.
Vitrectomia
Questo intervento comporta la rimozione di parte del corpo vitreo. Il chirurgo sostituisce il gel opaco con un liquido o gas chiaro. Dopo l’intervento, il paziente potrebbe dover indossare una benda sull’occhio per facilitare il recupero. Se è stato utilizzato gas, il paziente non dovrebbe volare fino a completa assorbimento del gas.
La chirurgia non è una cura per la retinopatia diabetica, ma può rallentare la progressione della malattia. È fondamentale che i pazienti continuino a gestire il diabete in modo efficace.
Prevenzione
Per molte persone con diabete, la DR può risultare una conseguenza inevitabile, ma una gestione attenta dei livelli di zucchero nel sangue può aiutare a prevenire forme più gravi. È altresì importante controllare la pressione sanguigna attraverso:
- una dieta sana ed equilibrata;
- esercizio fisico regolare;
- il mantenimento di un peso sano;
- l’abbandono del fumo;
- il controllo rigoroso dell’assunzione di alcol;
- la presa di farmaci antipertensivi secondo le indicazioni;
- controlli regolari della vista.
La diagnosi precoce dei sintomi aumenta l’efficacia del trattamento, quindi è cruciale rimanere vigili.
Aggiornamenti recenti nel campo della ricerca sulla retinopatia diabetica evidenziano l’importanza di approcci innovativi nella gestione della patologia. Ad esempio, studi recenti hanno mostrato promettenti risultati nell’uso di terapie farmacologiche che mirano a proteggere i vasi sanguigni retinici e a ridurre l’infiammazione. Un’analisi condotta nel 2024 ha dimostrato che l’uso di farmaci anti-infiammatori può migliorare significativamente la funzionalità visiva nei pazienti con DR avanzata, portando a risultati migliori rispetto ai metodi tradizionali. Inoltre, nuove tecnologie, come il monitoraggio continuo della glicemia, stanno trasformando la vita dei pazienti diabetici, permettendo una gestione più precisa e tempestiva delle fluttuazioni glicemiche, elemento cruciale per prevenire il deterioramento retinico.
Infine, l’integrazione di programmi educativi per i pazienti sul riconoscimento precoce dei sintomi e sull’importanza delle visite oculistiche regolari sta dimostrando di ridurre l’incidenza della retinopatia diabetica e di migliorare gli esiti complessivi. La ricerca continua a progredire, e con essa, le speranze di un trattamento sempre più efficace e personalizzato per questa condizione debilitante.
Scritto da Christian Nordqvist