La sindrome da distress respiratorio acuto (ARDS) è una condizione grave e potenzialmente letale che si verifica quando i polmoni non sono in grado di fornire sufficiente ossigeno al corpo. Questa sindrome può manifestarsi come complicazione di infezioni polmonari, traumi o malattie gravi, e può progredire rapidamente verso situazioni critiche.
Conosciuta anche come insufficienza respiratoria ipossiemica acuta (AHRF), edema polmonare non cardiogenico, e sindrome da distress respiratorio dell’adulto, l’ARDS è una condizione complessa che richiede un’attenzione medica immediata.
L’ARDS può ridurre drasticamente l’ossigenazione degli organi vitali, portando a gravi complicazioni come polmonite, insufficienza renale, debolezza muscolare e confusione mentale. È interessante notare che studi recenti hanno dimostrato che l’ARDS è meno comune nei bambini e che la letalità è inferiore rispetto agli adulti.
Informazioni rapide sulla sindrome da distress respiratorio acuto (ARDS)
- L’ARDS si verifica quando il corpo non riceve abbastanza ossigeno dai polmoni.
- I sintomi includono grave mancanza di respiro e labbra o unghie blu.
- La condizione può portare a un polmone collassato.
- Può essere causata da molte cause, tra cui infezioni polmonari, coaguli di sangue polmonare, inalazione accidentale di sostanze chimiche, vomito o cibo e parto.
- La maggior parte dei pazienti con ARDS sono ammessi in un’unità di terapia intensiva (ICU).
- L’ARDS è fatale nel 30-40% dei casi, ma nei pazienti sopravvissuti la funzionalità polmonare torna normale dopo 6-12 mesi.
Segni e sintomi
Secondo il National Heart, Lung and Blood Institute (NHLBI), la maggior parte dei pazienti con ARDS si trova in ospedale quando compaiono i sintomi. Tuttavia, l’ARDS può svilupparsi anche al di fuori dell’ambiente ospedaliero, come nel caso di infezioni come la polmonite o dopo l’inalazione accidentale di vomito.
I segni e i sintomi dell’ARDS possono includere:
- grave mancanza di respiro
- tosse persistente
- confusione e disorientamento
- sonnolenza
- stanchezza e debolezza generale
- stordimento
- ipotensione o bassa pressione sanguigna
- labbra e unghie bluastre o pelle blu screziata
- febbre
L’American Lung Association sottolinea che se l’infiammazione e il liquido rimangono nei polmoni a lungo, la malattia può progredire verso uno stadio fibrotico, portando a un pneumotorace, dove il polmone collassa.
La definizione berlinese di ARDS, stabilita nel 2011, classifica la condizione in lieve, moderata o grave, con una diminuzione della probabilità di sopravvivenza che aumenta con la gravità e il tempo di ventilazione necessaria.
Cause e fattori di rischio
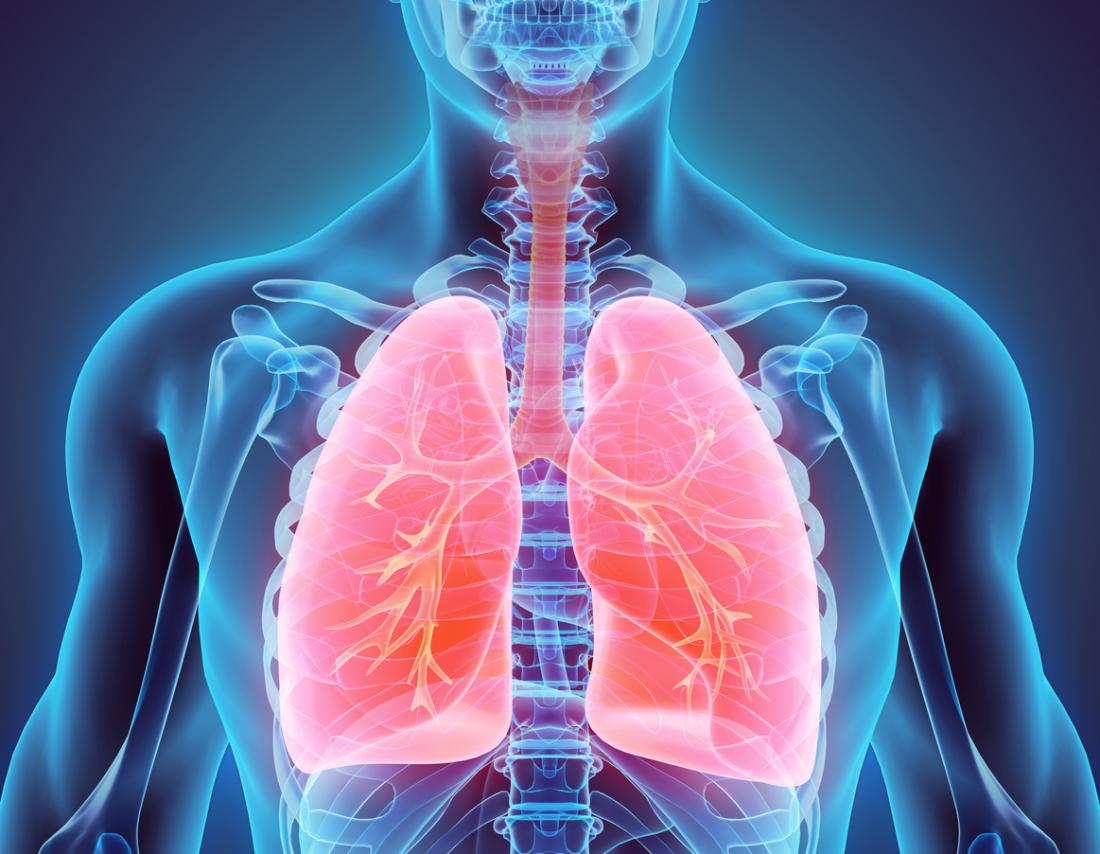
Quando respiriamo, l’aria entra nei polmoni attraverso il naso e la bocca, raggiungendo i dotti alveolari e gli alveoli, i piccoli grappoli a forma di uva. I capillari circolano attraverso le pareti degli alveoli, permettendo all’ossigeno di passare nel flusso sanguigno e di essere distribuito in tutto il corpo.
Nell’ARDS, un’infezione, un infortunio o altre condizioni causano un accumulo di liquido negli alveoli, compromettendo la funzione polmonare e rendendo difficile la respirazione. Ciò impedisce ai polmoni di funzionare correttamente, riducendo l’assorbimento di ossigeno e l’espulsione dell’anidride carbonica, rendendo la respirazione faticosa.
Quando i livelli di ossigeno nel sangue scendono, gli organi vitali non ricevono l’ossigeno necessario, con il rischio di danni gravi.
Diverse condizioni possono scatenare l’ARDS, tra cui:
- Infezioni polmonari o polmonite
- Influenza grave, inclusa l’influenza aviaria
- Complicazioni da interventi chirurgici
- Trasfusioni di sangue
- Coaguli di sangue nei polmoni
- Inalazione di sostanze chimiche
- Inalazione di vomito o cibo
- Pancreatite acuta
- Parto
- Inalazione di fumi tossici
- Vicino all’annegamento
- Bassa pressione sanguigna da shock
- Sovradosaggio di farmaci come eroina e aspirina
- Sequestro
- Ictus
Inoltre, l’ARDS può derivare da un’infiammazione del pancreas, sepsi, ustioni o reazioni a specifici farmaci. La sepsi polmonare è responsabile del 46% dei casi di ARDS, con il 33% derivante da infezioni in altre aree del corpo.
Le ragioni per cui condizioni non direttamente correlate ai polmoni possono causare ARDS non sono ancora completamente comprese, ma si ipotizza che l’organismo possa rilasciare sostanze nocive che influenzano negativamente il sistema respiratorio.
Fattori di rischio
Alcuni individui presentano un rischio maggiore di sviluppare ARDS. I fattori di rischio includono:
- fumo di sigaretta
- consumo eccessivo di alcol
- uso di ossigeno per altre condizioni respiratorie
- recenti interventi chirurgici o chemioterapia ad alto rischio
- obesità
- bassa percentuale di proteine nel sangue
L’ARDS tende a svilupparsi entro 24-48 ore da un evento scatenante, ma i sintomi possono richiedere anche fino a 5 giorni per manifestarsi.
Diagnosi e trattamento
Il medico può prescrivere diversi test diagnostici, come indicato dall’American Lung Association:
- Esami del sangue per valutare i livelli di ossigeno e identificare eventuali infezioni
- Pulsossimetria per misurare la saturazione di ossigeno nel sangue
- Radiografie per individuare accumuli di liquidi nei polmoni e possibili ingrossamenti cardiaci
- Scansioni TC per dettagli sulle strutture cardiache e polmonari
- Ecocardiogrammi per valutare l’azione cardiaca tramite ultrasuoni
- Analisi di liquidi polmonari per identificare infezioni
Non esiste un test specifico per diagnosticare l’ARDS; è necessaria una valutazione completa per escludere altre condizioni, come l’insufficienza cardiaca congestizia e la polmonite.
Trattamento
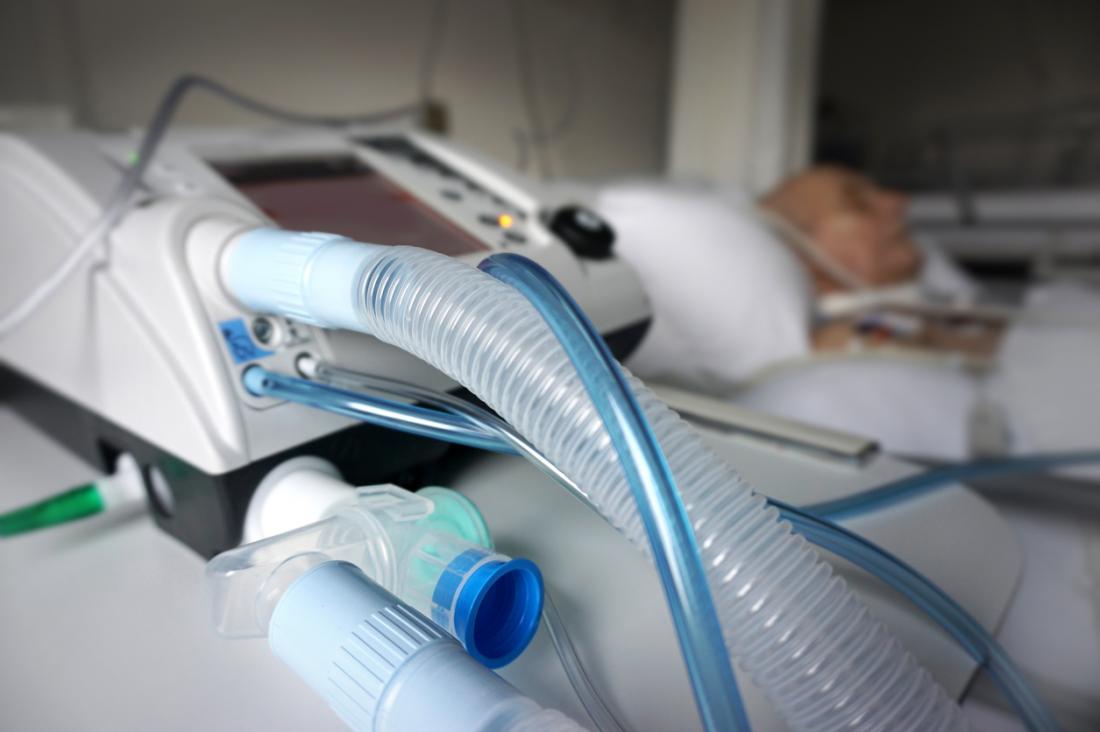
L’obiettivo del trattamento è:
- gestire la causa sottostante che ha portato all’ARDS
- aumentare i livelli di ossigeno nel sangue
La maggior parte dei pazienti con ARDS viene ricoverata in terapia intensiva (ICU) e può necessitare di ventilazione meccanica. A seconda delle condizioni del paziente, si può utilizzare una maschera per l’ossigeno o un tubo inserito nei polmoni per fornire ossigeno.
Nutrienti e fluidi vengono somministrati tramite un tubo nasogastrico. Inoltre, possono essere necessari sedativi per garantire il comfort del paziente e diuretici per ridurre i liquidi in eccesso nel corpo.
L’ossigenazione della membrana extracorporea (ECMO) può essere utilizzata per migliorare i livelli di ossigeno nel sangue, ma presenta rischi e non è sempre indicata. Gli antibiotici vengono somministrati se l’ARDS è causata da un’infezione.
Il trattamento continua fino a quando la condizione polmonare non migliora.
Prospettiva
Senza un trattamento adeguato, il tasso di mortalità per ARDS è del 90%. In passato, oltre il 50% dei pazienti non sopravviveva, ma i recenti progressi nella cura e nel trattamento hanno migliorato significativamente i tassi di sopravvivenza.
Un articolo del 2010 riporta che il 30-40% dei casi di ARDS sono fatali, rispetto a tassi di mortalità del 50-70% di venti anni fa. Le complicazioni dell’ARDS, come l’insufficienza renale, sono frequentemente la causa di morte, ma può anche essere fatale a causa di condizioni preesistenti.
Gli effetti a lungo termine possono includere un rischio maggiorato di complicazioni, come danni polmonari e muscolari, e possono portare a dolore e debolezza. Alcuni pazienti sviluppano disturbi da stress post-traumatico (PTSD) e depressione, richiedendo terapie di supporto continuative, specialmente in caso di danni organici significativi.
Nella maggior parte dei pazienti che sopravvivono, la funzionalità polmonare tende a tornare normale entro 6-12 mesi.
Ultimi sviluppi e ricerche nel 2024
Recenti ricerche nel 2024 hanno evidenziato l’importanza di un trattamento tempestivo e personalizzato per migliorare gli esiti nei pazienti con ARDS. Un studio condotto su pazienti con ARDS ha dimostrato che l’uso precoce di ventilazione non invasiva può ridurre la necessità di intubazione e migliorare i tassi di sopravvivenza.
In aggiunta, l’uso di biomarcatori per monitorare l’infiammazione polmonare ha aperto nuove strade per la diagnosi e il trattamento. Queste scoperte potrebbero portare a strategie terapeutiche più mirate e a una gestione più efficace della sindrome.
Inoltre, sono in fase di studio nuovi farmaci che potrebbero modulare la risposta infiammatoria, offrendo nuove speranze per i pazienti affetti da ARDS. Con il continuo progresso della ricerca, ci si aspetta un miglioramento significativo nella gestione e nella prognosi di questa complessa condizione nei prossimi anni.