La trombosi venosa profonda (TVP) è una condizione medica seria e prevenibile in cui si formano coaguli di sangue, di solito nelle vene delle gambe, della coscia, del bacino e, in rari casi, nelle braccia. Pur essendo curabile, può portare a complicazioni significative, disabilità e persino morte.
Spesso, la TVP rimane sottodiagnosticata, quindi è cruciale contattare un professionista sanitario se si manifestano sintomi sospetti.
L’embolia polmonare (EP) è frequentemente associata alla TVP. In questo caso, i coaguli di sangue si staccano dalle vene profonde e viaggiano verso le arterie polmonari, causando potenzialmente danni ai polmoni e agli organi vitali, e in situazioni estreme, la morte.
Le condizioni di TVP emergono tipicamente quando i coaguli si formano nelle vene profonde. Al contrario, i coaguli superficiali, noti come trombosi venosa superficiale, non possono causare un’embolia polmonare. È anche possibile avere un’embolia polmonare senza la presenza di trombosi venosa profonda.
Fattori di rischio
Chiunque può sviluppare TVP e EP. Diversi fattori possono contribuire a questa condizione, e la presenza di più fattori contemporaneamente aumenta il rischio di formazione di coaguli di sangue.
Alcuni fattori di rischio comuni includono:
- Lesioni venose causate da fratture, traumi muscolari o interventi chirurgici maggiori
- Flusso sanguigno ridotto per periodi prolungati, ad esempio, a causa di riposo a letto, immobilità o gambe incrociate
- Aumento degli estrogeni dovuto a terapie ormonali, pillole anticoncezionali o gravidanza
- Trattamenti oncologici e presenza di tumori
- Storia personale o familiare di TVP o EP
- Obesità
- Utilizzo di cateteri venosi centrali
- Presenza di vene varicose
- Insufficienza venosa negli arti inferiori.
Sintomi
Secondo i dati dei Centri per il Controllo e la Prevenzione delle Malattie, fino a 900.000 persone negli Stati Uniti sono colpite da TVP, EP o entrambe, anche se il numero esatto è difficile da determinare. Le donne presentano un rischio superiore di sviluppare EP rispetto agli uomini. È fondamentale riconoscere i segnali e i sintomi premonitori.
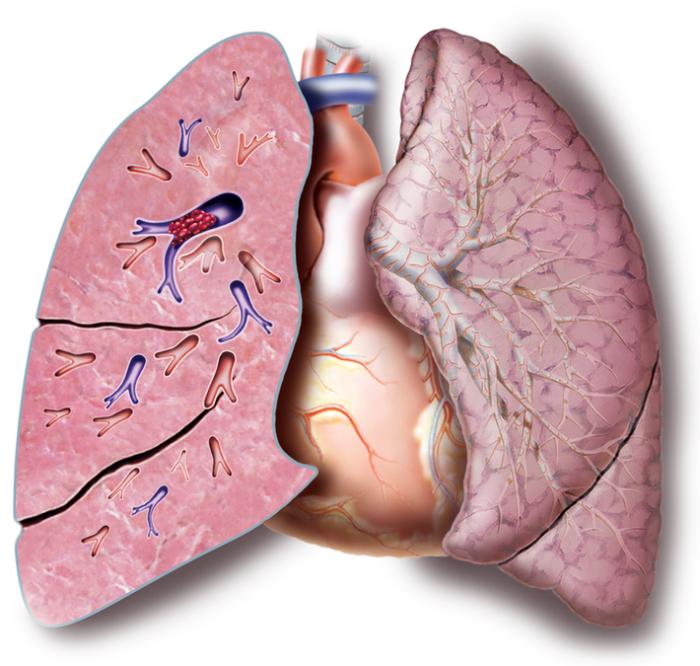
In alcuni casi, la TVP può essere asintomatica; tuttavia, se un paziente presenta sintomi e ha fattori di rischio, deve cercare assistenza medica tempestiva.
I sintomi tipici includono:
- Crampi al polpaccio
- Gonfiore, dolore e tenerezza agli arti, di solito unilaterali
- Rossore della pelle associato a gonfiore e dolore.
L’embolia polmonare può manifestarsi con o senza i sintomi di TVP. È una condizione critica: se compaiono segnali di EP, è essenziale consultare immediatamente un medico:
- Difficoltà respiratorie
- Battito cardiaco irregolare o accelerato
- Dolore toracico, soprattutto durante respirazioni profonde
- Tossire sangue
- Pressione bassa, svenimenti o vertigini
- Aumento dell’ansia o nervosismo.
Diagnosi
Quando un paziente si presenta con sintomi di TVP o EP, il medico procederà a esami diagnostici per confermare la diagnosi. Solitamente, vengono utilizzati test di imaging non invasivi.
Un’ecografia venosa è in grado di localizzare i coaguli nelle vene, mentre una scansione TC del torace può identificare coaguli nelle arterie polmonari.
Un ulteriore test è la scansione VQ, che verifica come l’ossigeno viene trasferito ai polmoni.
Anche se la risonanza magnetica è meno comune, può essere utilizzata per valutare le vene pelviche.
Il test D-dimero, un esame del sangue, può anche essere eseguito per rilevare un’eccessiva coagulazione. Un risultato negativo riduce notevolmente la probabilità di TVP o EP, mentre un risultato positivo non implica necessariamente un problema grave.
Esami del sangue possono essere condotti per rilevare eventuali disturbi della coagulazione. Questi test, sebbene costosi, sono riservati a situazioni specifiche, come in caso di preoccupazioni relative a disturbi della coagulazione.
Trattamento
È vitale affrontare la TVP prima che si sviluppi in EP. Il medico elaborerà un piano di trattamento mirato a ridurre la capacità del sangue di coagulare.
Gli anticoagulanti sono i farmaci più frequentemente prescritti per i pazienti con TVP o EP. Questi farmaci agiscono riducendo la capacità del sangue di coagulare e prevenendo l’estensione dei coaguli esistenti.
Tuttavia, è importante chiarire che gli anticoagulanti non sciolgono i coaguli già presenti, bensì interrompono il processo di coagulazione affinché il corpo possa smaltirli attraverso i suoi meccanismi naturali.
I pazienti possono assumere anticoagulanti in forma di pillole, iniezioni o infusioni endovenose, e generalmente sono invitati a continuare il trattamento per circa sei mesi, sebbene le tempistiche possano variare.
Fattori che influenzano il trattamento includono:
- Gravidanza nelle donne
- Rischio di coaguli a breve e lungo termine
- Storia pregressa di coaguli di sangue
- Altre condizioni mediche preesistenti.
I pazienti che non possono assumere anticoagulanti a causa di un elevato rischio di sanguinamento possono necessitare di un filtro per la vena cava inferiore, utilizzato per catturare i coaguli. Tuttavia, questo filtro non impedisce la formazione di nuovi coaguli e può comportare rischi.
Nei casi gravi di TVP, un chirurgo vascolare può intervenire con una trombectomia per rimuovere il coagulo o somministrare farmaci trombolitici per cercare di dissolverlo.
Il trattamento dell’EP di solito implica l’uso di anticoagulanti, ma in situazioni critiche possono essere prescritti farmaci trombolitici, che presentano dei rischi, come emorragie in altre parti del corpo.
In rari casi, un chirurgo può dover rimuovere un coagulo dai polmoni tramite embolectomia, una procedura riservata a situazioni estreme.
Prevenzione
Per ridurre il rischio di sviluppare TVP e EP, è essenziale mantenere uno stile di vita sano, gestire il peso e rimanere attivi, soprattutto se si ha una storia familiare di disturbi della coagulazione.
Alcuni semplici consigli possono aiutare a prevenire la TVP e la formazione di coaguli:
- Fare pause frequenti se si è seduti a lungo, ad esempio durante i viaggi aerei
- Muoversi il più possibile, anche durante il riposo a letto
- Eseguire esercizi leggeri, come sollevare le gambe e contrarre i muscoli
- Indossare calze a compressione
- Utilizzare anticoagulanti se indicato.
Le persone con una storia familiare di coaguli di sangue dovrebbero monitorare attentamente i segnali e i sintomi di TVP e EP. È fondamentale continuare a muoversi e prevenire la stasi venosa per ridurre la probabilità di sviluppare queste condizioni.
Nuove Prospettive nel 2024
Negli ultimi anni, la ricerca sulla trombosi venosa profonda e sull’embolia polmonare ha fatto significativi progressi. Secondo studi recenti, l’uso di anticoagulanti diretti orali ha mostrato risultati promettenti rispetto ai tradizionali anticoagulanti come il warfarin, riducendo non solo il rischio di recidiva ma anche le complicazioni associate.
Inoltre, la telemedicina si sta rivelando un valido strumento per il monitoraggio dei pazienti con TVP, facilitando consulti più rapidi e accessibili. La sensibilizzazione e l’educazione sui fattori di rischio, uniti a campagne di screening, stanno contribuendo a una diagnosi precoce e a una gestione più efficace della malattia.
Statistiche recenti indicano che l’implementazione di protocolli di prevenzione negli ospedali ha portato a una riduzione significativa dei casi di embolia polmonare post-operatoria, evidenziando l’importanza della prevenzione in contesti clinici.
Infine, la ricerca continua a esplorare terapie innovative e approcci personalizzati per il trattamento della TVP e dell’EP, con l’obiettivo di migliorare la qualità della vita dei pazienti e ridurre il rischio di complicazioni a lungo termine.