Il midollo osseo è il tessuto spugnoso all’interno di alcune delle ossa del corpo, inclusi l’anca e le cosce. Questo importante tessuto contiene cellule immature, note come cellule staminali, che sono fondamentali per la produzione di globuli rossi, globuli bianchi e piastrine.
Numerose persone affette da tumori del sangue, come la leucemia e il linfoma, così come da anemia falciforme e altre malattie potenzialmente letali, si affidano ai trapianti di midollo osseo o di cordone ombelicale per garantire la propria sopravvivenza.
Per una vita sana, è essenziale avere midollo osseo e globuli sanguigni funzionanti. Quando una malattia colpisce il midollo osseo in modo tale da comprometterne la funzionalità, un trapianto di midollo osseo o di cordone ombelicale può rappresentare la migliore opzione di trattamento; per alcuni pazienti, è l’unica cura potenziale.
Fatti veloci sul midollo osseo
Ecco alcuni punti chiave sul midollo osseo, con dettagli più approfonditi nell’articolo principale.
- Il midollo osseo produce 200 miliardi di nuovi globuli rossi ogni giorno, insieme a globuli bianchi e piastrine.
- Il midollo osseo contiene cellule staminali mesenchimali ed ematopoietiche.
- Circa 10.000 persone negli Stati Uniti vengono diagnosticate ogni anno con malattie che richiedono trapianti di midollo osseo.
- Diverse malattie rappresentano una minaccia per il midollo osseo e ostacolano la trasformazione delle cellule staminali in cellule essenziali.
Cos’è il midollo osseo?
Il midollo osseo è un tessuto morbido e gelatinoso che riempie le cavità midollari, i centri delle ossa. Esistono due tipi di midollo osseo: il midollo osseo rosso, noto come tessuto mieloide, e il midollo osseo giallo, che è prevalentemente tessuto adiposo. Entrambi i tipi sono ricchi di vasi sanguigni e capillari. Il midollo osseo rosso è responsabile della produzione di oltre 200 miliardi di cellule del sangue ogni giorno, mentre il midollo osseo giallo funge da riserva di grassi.
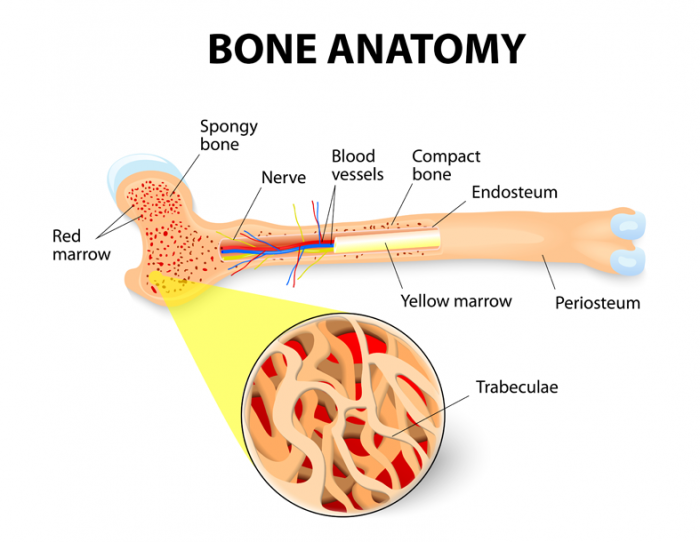
Il midollo osseo rosso è composto da un tessuto fibroso delicato e altamente vascolare che contiene cellule staminali ematopoietiche, le quali sono cruciali per la formazione di diversi tipi di cellule sanguigne. Le cellule staminali mesenchimali nel midollo osseo giallo producono grasso, cartilagine e osso.
Cellule staminali del midollo osseo
Il midollo osseo contiene due tipi principali di cellule staminali: mesenchimali ed ematopoietiche. Le cellule staminali ematopoietiche sono fondamentali per la produzione di globuli rossi, globuli bianchi e piastrine, mentre le cellule staminali mesenchimali contribuiscono alla formazione di tessuti di supporto come il grasso e la cartilagine.
Il processo di sviluppo di queste cellule staminali in cellule del sangue mature è noto come emopoiesi e si verifica in risposta a stimoli fisiologici e patologici. È importante notare che la produzione di cellule staminali sane è vitale per la salute complessiva.
Recenti Sviluppi e Ricerche sul Midollo Osseo
Negli ultimi anni, la ricerca sul midollo osseo ha fatto passi da gigante. Ad esempio, uno studio condotto nel 2023 ha dimostrato che l’uso di cellule staminali mesenchimali per trattare malattie degenerative è in costante aumento, mostrando risultati promettenti nella rigenerazione dei tessuti. Inoltre, è stato scoperto che i trapianti di midollo osseo da donatori non parentali presentano tassi di successo significativamente migliori rispetto al passato, grazie a tecniche avanzate di tipizzazione e corrispondenza dei tessuti.
In un altro studio recente, i ricercatori hanno identificato biomarcatori specifici nel midollo osseo che possono prevedere la risposta ai trattamenti per le malattie ematologiche, migliorando così la personalizzazione delle terapie. Le statistiche indicano che il 70% dei pazienti con leucemia mieloide acuta ha avuto successo nel trattamento grazie a trapianti sempre più mirati.
Questi sviluppi non solo migliorano la sopravvivenza a lungo termine dei pazienti, ma anche la loro qualità di vita post-trapianto. La ricerca continua a esplorare nuove terapie e approcci per garantire che i trapianti di midollo osseo diventino sempre più efficaci e con minori effetti collaterali.
Il futuro della cura delle malattie ematologiche sembra promettente, grazie all’innovazione continua e alla crescente comprensione del ruolo fondamentale del midollo osseo nel mantenimento della salute umana.









