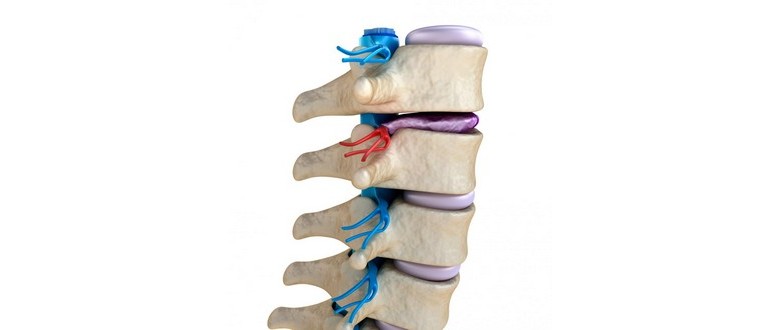
La malattia degenerativa del disco è una condizione legata all’età che si verifica quando uno o più dischi tra le vertebre della colonna vertebrale si deteriorano o si rompono, portando al dolore. Questa situazione può manifestarsi con debolezza, intorpidimento e dolore che si irradia lungo la gamba.
Nonostante il suo nome, la malattia degenerativa del disco non è una malattia in sé, ma un evento naturale che accompagna l’invecchiamento. I dischi gommosi tra le vertebre, che normalmente consentono la flessione della schiena come ammortizzatori, tendono a usurarsi nel tempo, riducendo la loro capacità di protezione.
Trattamento
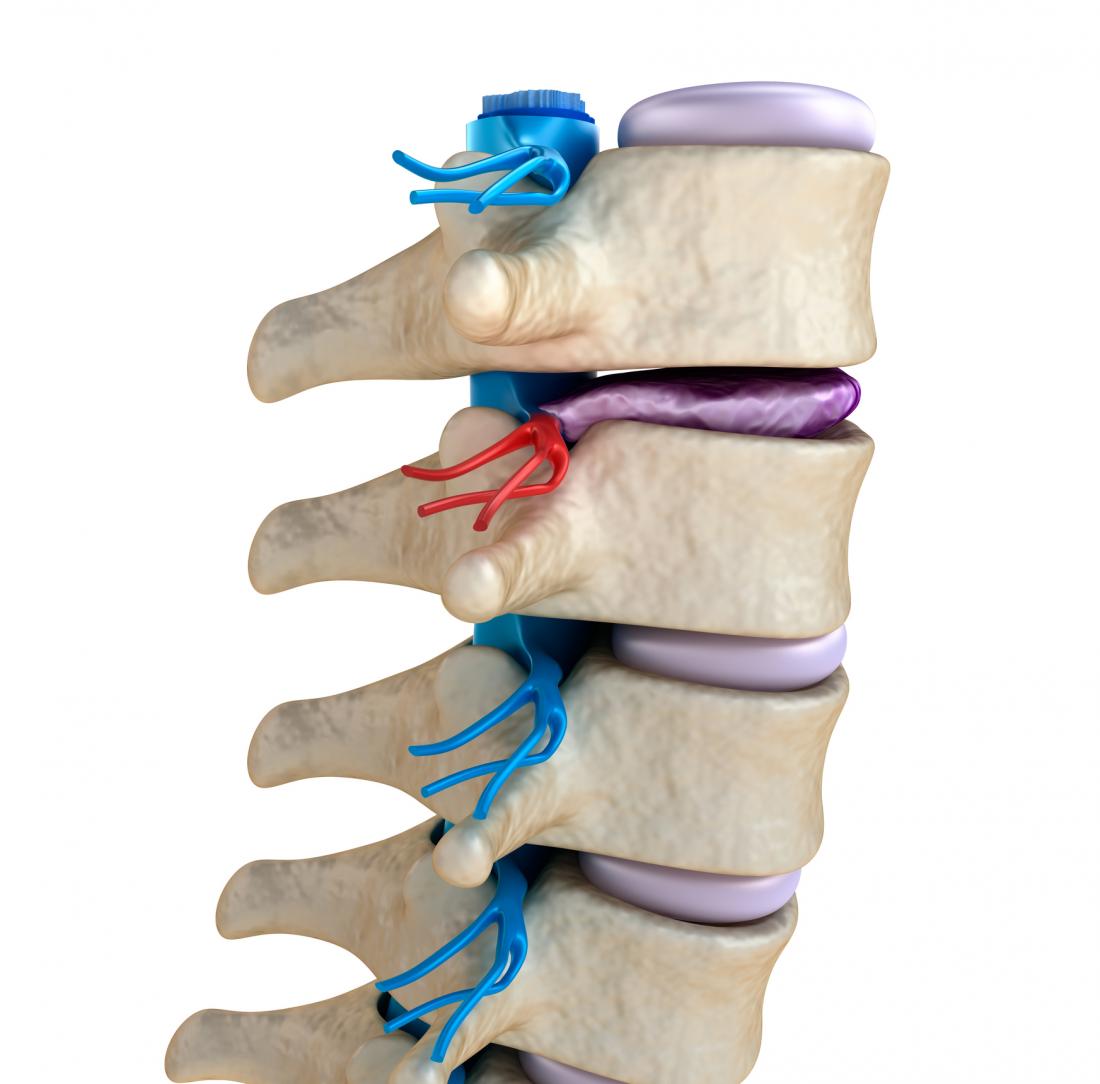
Il trattamento per la malattia degenerativa del disco può includere una combinazione di terapia occupazionale, fisioterapia, esercizi specifici, farmaci, perdita di peso e, in alcuni casi, intervento chirurgico. Le opzioni mediche comprendono iniezioni di steroidi e anestetici locali nelle articolazioni vicino al disco danneggiato, note come iniezioni articolari sfaccettate, che possono fornire un significativo sollievo dal dolore.
Inoltre, è disponibile la rizotomia del facet, una procedura a radiofrequenza che riduce l’attività dei nervi attorno all’articolazione, prevenendo così la trasmissione dei segnali di dolore al cervello. I pazienti che rispondono bene alle iniezioni possono trarre beneficio da questa tecnica, con un sollievo che può durare oltre un anno.
L’annuloplastica elettrotermica intradiscale (IDET) prevede l’inserimento di un catetere nel disco e il suo riscaldamento, il che sembra ridurre il dolore attraverso la contrazione del collagene, riparando i danni al disco. Tuttavia, il meccanismo preciso rimane ancora poco chiaro.
I farmaci utilizzati includono antidolorifici come il paracetamolo e FANS come l’ibuprofene, oltre a steroidi e rilassanti muscolari. Alcune posizioni, come inginocchiarsi o reclinarsi, possono anche alleviare i sintomi, mentre un corsetto o tutore può fornire supporto per la schiena.
Sintomi
La degenerazione del disco può non causare sintomi evidenti, ma in alcuni casi, il dolore può diventare così intenso da impedire all’individuo di svolgere le normali attività quotidiane. Inizialmente, la condizione può manifestarsi con danni alla colonna vertebrale, ma nel tempo i sintomi possono diffondersi ad altre parti del corpo, generalmente peggiorando con l’età.
Il dolore può variare da lieve a grave e debilitante, e può anche portare all’osteoartrite, causando ulteriori dolori e rigidità. I sintomi più comuni includono dolore e debolezza nella parte posteriore, che si irradiano in altre zone, come i glutei e le cosce, se il danno è localizzato nella parte bassa della schiena. Possono anche manifestarsi formicolio o intorpidimento nelle gambe o nei piedi.
Se invece il danno è localizzato nella zona cervicale, il dolore può diffondersi alla spalla, al braccio e alla mano. Inoltre, possono verificarsi spasmi muscolari nella parte bassa della schiena o del collo, mentre il corpo cerca di stabilizzare le vertebre danneggiate, il che può risultare doloroso. Gli episodi di intenso dolore possono riacutizzarsi, spesso peggiorando durante la seduta, la flessione, il sollevamento o la torsione. Camminare, sdraiarsi o cambiare posizione può aiutare ad alleviare il dolore.
Le cause
I dischi intervertebrali, noti anche come fibrocartilagine intervertebrale, forniscono un’imbottitura tra le vertebre della colonna vertebrale. Hanno una struttura elastica, composta da tessuto fibrocartilagineo. La parte esterna del disco, l’anulus fibroso, è dura e fibrosa, mentre il nucleo interno, il nucleo polposo, è morbido e gelatinoso.
Con l’avanzare dell’età, il contenuto di liquidi nei dischi intervertebrali diminuisce, rendendoli più sottili e meno efficaci come cuscinetti. Ciò può comportare piccole lacerazioni nello strato esterno del disco, portando a protrusioni o rotture. Questo indebolisce la stabilità della colonna vertebrale, che può innescare la formazione di osteofiti, piccole sporgenze ossee che possono esercitare pressione sui nervi spinali, causando dolore e debolezza.
Le altre problematiche associate possono includere:
- rottura della cartilagine, il tessuto che attutisce le articolazioni
- protrusione del disco, nota come ernia del disco
- restringimento del canale spinale, conosciuto come stenosi spinale
Questi cambiamenti possono influenzare i nervi, causando dolore, debolezza e intorpidimento.
Fattori di rischio
L’età rappresenta il principale fattore di rischio, ma ci sono altri elementi che possono accelerare il processo di degenerazione, come:
- obesità
- lavoro fisico intenso
- fumo di tabacco
- infortuni acuti o improvvisi, come cadute
Il dolore degenerativo del disco può iniziare in seguito a un trauma maggiore o minore, manifestandosi come un mal di schiena improvviso o come un lieve fastidio che peggiora nel tempo.
Diagnosi
Durante la visita, il medico discuterà i sintomi, la localizzazione del dolore, eventuali formicolii o intorpidimenti e le situazioni che scatenano il dolore. Saranno anche indagati eventuali traumi o incidenti recenti.
Un esame obiettivo può valutare:
- Forza muscolare: il medico verificherà la presenza di atrofia o movimenti anomali.
- Dolore al movimento o in risposta al contatto: se la pressione sulla parte bassa della schiena provoca dolore, potrebbe esserci un disco degenerato.
- Funzione nervosa: il medico utilizzerà un martello riflesso per toccare diverse aree. Una reazione scarsa o assente può indicare una compressione del nervo. Possono anche essere utilizzati stimoli di calore e freddo per valutare la reazione dei nervi ai cambiamenti di temperatura.
Il medico potrebbe ordinare anche test diagnostici, tra cui:
- Scansioni di immagini, come TC o RM, per raccogliere informazioni sullo stato dei nervi spinali e dei dischi.
- Discografia, che prevede l’iniezione di una sostanza colorante nel disco per valutare se è doloroso. Tuttavia, l’uso di questa tecnica può essere controverso, poiché non tutti i dischi erniati causano sintomi.
È fondamentale escludere altre condizioni, come tumori o altre forme di danno, per garantire una diagnosi precisa.
Esercizi

Gli esercizi possono svolgere un ruolo cruciale nel rafforzare e stabilizzare l’area attorno ai dischi interessati, migliorando anche la mobilità. Attività come camminare, andare in bicicletta e nuotare, insieme a programmi di rafforzamento del core come yoga e pilates, sono particolarmente raccomandate.
Il National Health Service (NHS) del Regno Unito suggerisce alcuni esercizi semplici da provare a casa:
Sdraiati sulla schiena sul pavimento o su un letto, con i piedi appoggiati sul pavimento.
1. Premere la parte bassa della schiena nel pavimento. Tenere premuto per 5 secondi. Ripetere 10 volte.
2. Nella stessa posizione, contrarre i glutei e sollevarli delicatamente per creare un ponte basso. Se risulta difficile, si può semplicemente stringere i glutei senza sollevarli. Ripetere 10 volte.
3. Muovere delicatamente le ginocchia da un lato all’altro.
Sollevare pesi può essere utile, ma è fondamentale farlo sotto supervisione e senza piegare il corpo.
Chirurgia
Per i pazienti che non rispondono alle terapie conservative entro circa 3 mesi, potrebbe essere presa in considerazione l’opzione chirurgica.
Questo può essere necessario in caso di:
- dolore alla schiena o alle gambe che impedisce di svolgere attività quotidiane
- intorpidimento o debolezza alle gambe
- difficoltà a mantenere la posizione eretta o a camminare
Le opzioni chirurgiche disponibili includono:
Chirurgia di stabilizzazione o fusione spinale: consiste nella fusione di due vertebre per fornire stabilità alla colonna vertebrale. Questa procedura si esegue comunemente nella parte bassa della schiena e nella zona cervicale, che sono le aree più mobili della colonna. Sebbene possa alleviare il dolore estremo, può anche accelerare la degenerazione dei dischi adiacenti.
Chirurgia decompressiva: prevede diverse opzioni per rimuovere una parte dell’articolazione del disco, alleviando così la pressione sui nervi spinali. I pazienti con artrosi, ernie del disco o stenosi spinale possono necessitare di ulteriori trattamenti.
Terapia con cellule staminali
I ricercatori dell’Università del Queensland, in Australia, hanno ottenuto risultati promettenti con un approccio innovativo basato sull’ingegneria dei tessuti che utilizza le cellule staminali. L’obiettivo è promuovere la rigenerazione della cartilagine utilizzando un sistema di idrogel iniettabile. I risultati preliminari suggeriscono che la terapia con cellule staminali possa rappresentare una valida opzione per la rigenerazione del disco intervertebrale.
Tuttavia, la ricerca è ancora nelle fasi iniziali e sono necessari ulteriori studi per confermare l’efficacia e la sicurezza di questo trattamento.